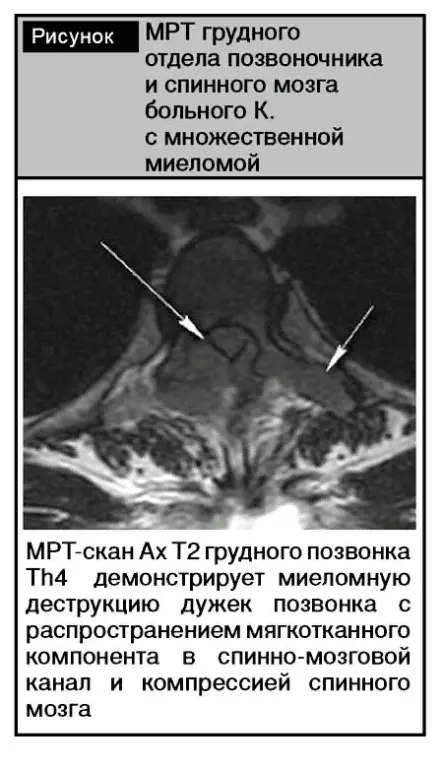
Как восстановиться после долгой зимы?!
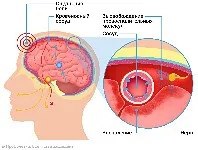
Постоянные погодные изменения на стыке сезонов, особенно с наступлением зимы, часто приводят к изменениям в настроении, ухудшению психического и физического состояния. Так может проявляться сезонное аффективное расстройство. Причинами могут быть сбой биологических ритмов и нарушение работы серотонина и мелатонина — гормонов, регулирующих сон и настроение. Основные симптомы: ощущение депрессии, усталость, низкий уровень энергии, потеря интереса к любимым занятиям, изменение аппетита или увеличение веса, проблемы со сном.
Чтобы не усугублять ситуацию, добавьте в вашу жизнь движение. Это могут быть интенсивные занятие в спортзале или расслабляющая йога и медитации, прогулки по парку или домашняя уборка. Любая физическая активность придаст энергии. Если сопротивление слишком велико, совместите с чем-то приятным: выходите на прогулку с горячим какао, занимайтесь спортом, слушая свой любимый подкаст, делайте уборку под музыку.
Недостаток витамина D является частой причиной зимней депрессии, постоянной усталости, увеличения веса, снижения стрессоустойчивости. Он играет важную роль в функционировании нашего организма: усвоении кальция, работе иммунной системы и сердца, метаболизме.
Витамин D поступает в организм через определенные продукты (жирная рыба, печень трески, твердые сорта сыра), пищевые добавки и воздействие солнечного света.
Водный режим. День стал длиннее, в привычка выпивать по несколько кружек кофе осталась? Срочно избавляемся от нее! Пейте не больше одной чашки кофе в день и добавляйте в него молоко. Это немного, но все-таки сгладит окрашивающий эффект черного кофе. А еще лучше — пить в течение дня только чистую воду. Бутилированная, отфильтрованная, талая, кипяченая — на ваш вкус. Главное, чтобы она была без добавок. Кстати, правило о необходимых двух литрах жидкости в день работает только для воды — все остальное наш желудок воспринимает как жидкую пищу.
СТОИМОСТЬ : программы "Кардиовнимание" 12 700 рублей!
Постоянные погодные изменения на стыке сезонов, особенно с наступлением зимы, часто приводят к изменениям в настроении, ухудшению психического и физического состояния. Так может проявляться сезонное аффективное расстройство. Причинами могут быть сбой биологических ритмов и нарушение работы серотонина и мелатонина — гормонов, регулирующих сон и настроение. Основные симптомы: ощущение депрессии, усталость, низкий уровень энергии, потеря интереса к любимым занятиям, изменение аппетита или увеличение веса, проблемы со сном.
Чтобы не усугублять ситуацию, добавьте в вашу жизнь движение. Это могут быть интенсивные занятие в спортзале или расслабляющая йога и медитации, прогулки по парку или домашняя уборка. Любая физическая активность придаст энергии. Если сопротивление слишком велико, совместите с чем-то приятным: выходите на прогулку с горячим какао, занимайтесь спортом, слушая свой любимый подкаст, делайте уборку под музыку.
Недостаток витамина D является частой причиной зимней депрессии, постоянной усталости, увеличения веса, снижения стрессоустойчивости. Он играет важную роль в функционировании нашего организма: усвоении кальция, работе иммунной системы и сердца, метаболизме.
Витамин D поступает в организм через определенные продукты (жирная рыба, печень трески, твердые сорта сыра), пищевые добавки и воздействие солнечного света.
Водный режим. День стал длиннее, в привычка выпивать по несколько кружек кофе осталась? Срочно избавляемся от нее! Пейте не больше одной чашки кофе в день и добавляйте в него молоко. Это немного, но все-таки сгладит окрашивающий эффект черного кофе. А еще лучше — пить в течение дня только чистую воду. Бутилированная, отфильтрованная, талая, кипяченая — на ваш вкус. Главное, чтобы она была без добавок. Кстати, правило о необходимых двух литрах жидкости в день работает только для воды — все остальное наш желудок воспринимает как жидкую пищу.
СТОИМОСТЬ : программы "Кардиовнимание" 12 700 рублей!
Источник: https://vk.com/wall-88826225_719
Пост №41733, опубликован 27 мар 2024