Головокружение и расстройства равновесия
Головокружение — ощущение неуверенности в определении своего положения в пространстве, мнимое вращение окружающих предметов или собственного тела, чувство неустойчивости, потеря равновесия, уход почвы из-под ног.
Причины системного головокружения
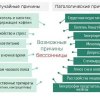
Причинами системного головокружения могут быть поражения как периферической части вестибулярного анализатора (лабиринт внутреннего уха или вестибулярный нерв), так и центральных отделов (ствол мозга, мозжечок, головной мозг и связи между данными отделами). Эти области отвечают за взаимосвязь вестибулярной системы со спинным мозгом, глазодвигательными ядрами, мозжечком, корой больших полушарий и тем самым обеспечивают равновесие и ориентировку человека в пространстве.
Возможные причины поражения центрального отдела вестибулярного анализатора:
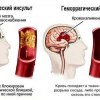
Нарушения кровообращения в артериях вертебро-базилярной системы в виде транзиторных ишемических атак (как правило, обратимых и кратковременных нарушений) и ишемических инсультов, при которых из-за недостатка кислорода гибнет участок головного мозга.
Вестибулярная мигрень. Характеризуется внезапным возникновением умеренного или выраженного головокружения, которое сопровождается мигренозной головной болью, имеющей по меньшей мере две из следующих характеристик: односторонняя, пульсирующая, умеренная или выраженная, усиливающаяся при обычной физической нагрузке, сопровождающаяся свето- или звукобоязнью, тошнотой или рвотой
Кровоизлияния в мозжечок.
Реже могут быть рассеянный склероз, новообразования ствола и мозжечка или другие неврологические заболевания.
Причины несистемного головокружения
Предобморочные состояния чаще всего обусловлены артериальной ортостатической гипотензией (резким падением артериального давления при переходе из горизонтального положения в вертикальное), кардиологической патологией (сердечными аритмиями, инфарктом миокарда, сердечной недостаточностью, каротидным стенозом). Также причиной может быть тревога и депрессия, анемии, повышенный или сниженный уровень глюкозы в крови, приём препаратов: гипотензивных, противопаркинсонических, некоторых антибиотиков, антидепрессантов.
Равновесие, то есть поддержание человека в пространстве, обеспечивается слаженной деятельностью нескольких систем: вестибулярной, зрительной и проприоцептивной. Сигналы от них поступают в ЦНС (ствол мозга, мозжечок, таламус), преобразуются и возвращаются к мышцам глаз, туловища, конечностей, благодаря чему мы можем фокусировать взгляд и поддерживать равновесие. Соответственно, при повреждении любого отдела вышеперечисленных систем появляется неустойчивость и головокружение.
Осложнения головокружения
Чаще всего развитие осложнений при системных головокружениях связаны с несвоевременной диагностикой и неверной тактикой лечения пациентов.
При рецидивирующих приступах системного головокружения у большинства больных развиваются тревожные расстройства и депрессия, сохраняется длительное ощущение неустойчивости и нарушения равновесия, что часто приводит к развитию персистирующего постурально-перцептивного головокружения. Вероятность его развития возрастает при несвоевременной диагностике и ошибочном предположении, что головокружение вызвано поражением центральной части вестибулярного анализатора (например, из-за инсульта или вертебро-базилярной недостаточности.
Лечение головокружения — достаточно трудная задача, так как оно может быть вызвано различными заболеваниями. Чаще всего головокружение имеет благоприятное течение, и симптомы проходят самостоятельно.
ВНИМАНИЕ : СТОИМОСТЬ ПРОГРАММЫ С 1 ноября стоит 12700 руб.!!
Головокружение — ощущение неуверенности в определении своего положения в пространстве, мнимое вращение окружающих предметов или собственного тела, чувство неустойчивости, потеря равновесия, уход почвы из-под ног.
Причины системного головокружения
Причинами системного головокружения могут быть поражения как периферической части вестибулярного анализатора (лабиринт внутреннего уха или вестибулярный нерв), так и центральных отделов (ствол мозга, мозжечок, головной мозг и связи между данными отделами). Эти области отвечают за взаимосвязь вестибулярной системы со спинным мозгом, глазодвигательными ядрами, мозжечком, корой больших полушарий и тем самым обеспечивают равновесие и ориентировку человека в пространстве.
Возможные причины поражения центрального отдела вестибулярного анализатора:
Нарушения кровообращения в артериях вертебро-базилярной системы в виде транзиторных ишемических атак (как правило, обратимых и кратковременных нарушений) и ишемических инсультов, при которых из-за недостатка кислорода гибнет участок головного мозга.
Вестибулярная мигрень. Характеризуется внезапным возникновением умеренного или выраженного головокружения, которое сопровождается мигренозной головной болью, имеющей по меньшей мере две из следующих характеристик: односторонняя, пульсирующая, умеренная или выраженная, усиливающаяся при обычной физической нагрузке, сопровождающаяся свето- или звукобоязнью, тошнотой или рвотой
Кровоизлияния в мозжечок.
Реже могут быть рассеянный склероз, новообразования ствола и мозжечка или другие неврологические заболевания.
Причины несистемного головокружения
Предобморочные состояния чаще всего обусловлены артериальной ортостатической гипотензией (резким падением артериального давления при переходе из горизонтального положения в вертикальное), кардиологической патологией (сердечными аритмиями, инфарктом миокарда, сердечной недостаточностью, каротидным стенозом). Также причиной может быть тревога и депрессия, анемии, повышенный или сниженный уровень глюкозы в крови, приём препаратов: гипотензивных, противопаркинсонических, некоторых антибиотиков, антидепрессантов.
Равновесие, то есть поддержание человека в пространстве, обеспечивается слаженной деятельностью нескольких систем: вестибулярной, зрительной и проприоцептивной. Сигналы от них поступают в ЦНС (ствол мозга, мозжечок, таламус), преобразуются и возвращаются к мышцам глаз, туловища, конечностей, благодаря чему мы можем фокусировать взгляд и поддерживать равновесие. Соответственно, при повреждении любого отдела вышеперечисленных систем появляется неустойчивость и головокружение.
Осложнения головокружения
Чаще всего развитие осложнений при системных головокружениях связаны с несвоевременной диагностикой и неверной тактикой лечения пациентов.
При рецидивирующих приступах системного головокружения у большинства больных развиваются тревожные расстройства и депрессия, сохраняется длительное ощущение неустойчивости и нарушения равновесия, что часто приводит к развитию персистирующего постурально-перцептивного головокружения. Вероятность его развития возрастает при несвоевременной диагностике и ошибочном предположении, что головокружение вызвано поражением центральной части вестибулярного анализатора (например, из-за инсульта или вертебро-базилярной недостаточности.
Лечение головокружения — достаточно трудная задача, так как оно может быть вызвано различными заболеваниями. Чаще всего головокружение имеет благоприятное течение, и симптомы проходят самостоятельно.
ВНИМАНИЕ : СТОИМОСТЬ ПРОГРАММЫ С 1 ноября стоит 12700 руб.!!
Источник: https://vk.com/wall-88826225_698
Пост №37785, опубликован 29 янв 2024