Неалкогольный жировой гепатоз (жировая болезнь печени у взрослых)
Неалкогольная жировая болезнь печени (НАЖБП) – хроническое заболевание печени метаболического генеза у лиц с отсутствием экзогенных факторов токсического поражения печени (напр., этанол), обусловленное накоплением липидов в составляющих печеночную дольку клеточных элементах, морфологически подтверждаемое стеатозом, стаетогепатитом, фиброзом, циррозом или аденокрациномой.
Согласно представлениям последних лет, НАЖБП включает два различных патологических состояния с различными прогнозами: стеатоз и неалкогольный стеатогепатит (НАСГ), последний может сопровождаться развитием фиброза. Стеатоз, вероятно, может являться начальной стадией с последующим развитием НАСГ, но у большинства пациентов не происходит трансформации одной формы заболевания в другую. НАСГ, согласно определению, предложенному ВОЗ (2018) является клинически прогрессирующей формой НАЖБП с исходами, включающими сердечно-сосудистые события, цирроз или гепатоцеллюлярную карциному.
Основные морфологические критерии НАЖБП:
крупнокапельный стеатоз, преимущественно в 3-й зоне ацинуса, характеризующийся наличием крупных липидных капель в цитоплазме со смещением ядра к периферии дольки;
баллонная дистрофия гепатоцитов;
преобладание лобулярного воспаления, представленного полиморфно-ядерными лейкоцитами и мононуклеарами;
перисинусоидальный фиброз в 3-й зоне ацинуса – месте наихудшего кровоснабжения.
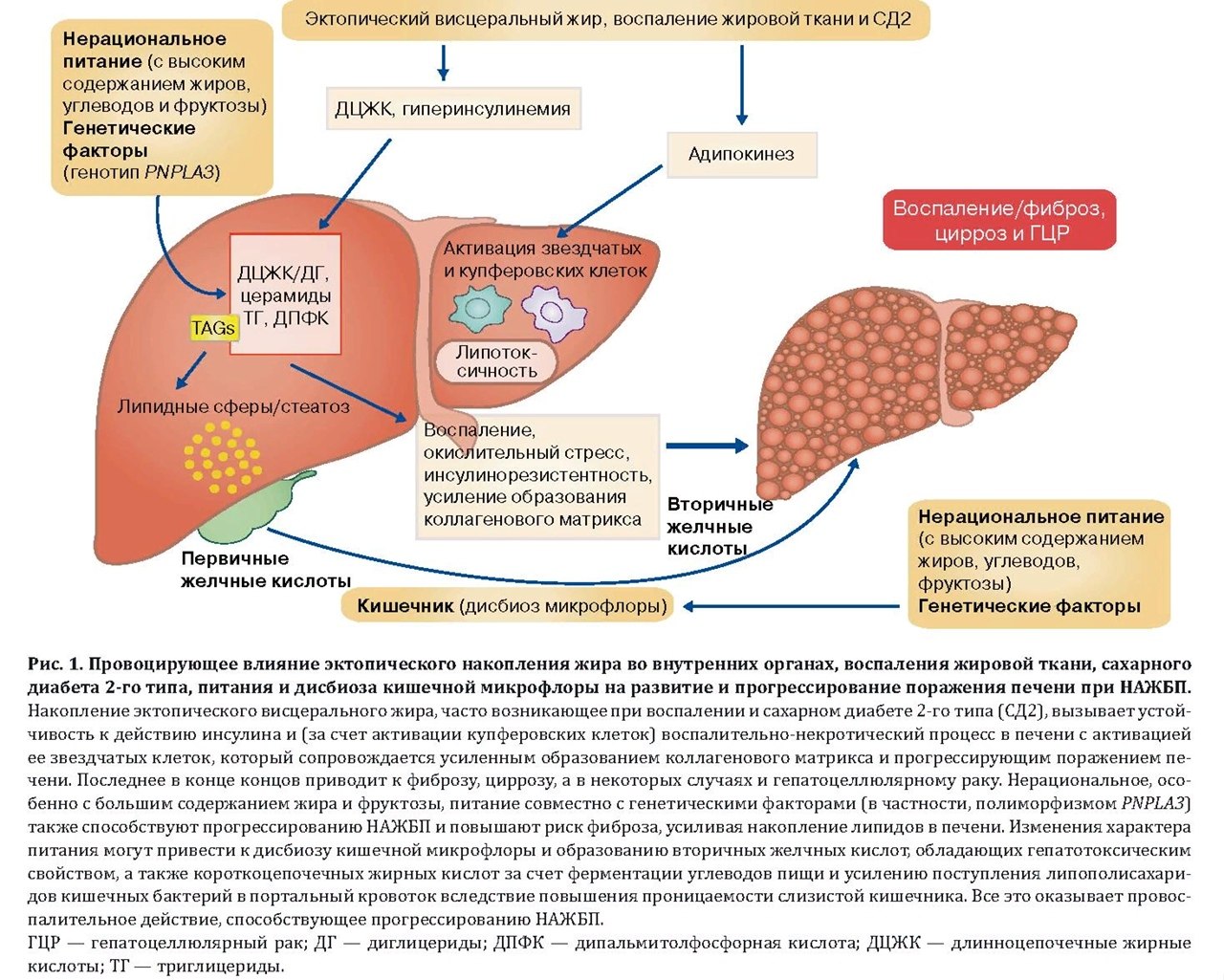
Нарушение целостности кишечного барьера является причиной транслокации в печень бактерий, вирусов и патоген-ассоциированных фрагменты молекул (pathogen- associated molecular patterns, PAMPs) - липополисахариды (эндотоксины), бактериальные и вирусные РНК, избыточное количество сигнальных молекуо газов – NH3-NH4, H2S, NO и т.п. Указанные образования активируют иммунную систему защиты печени – клетки Купффера, клетки ITO и др., являющееся триггерным механизмом не только для «печеночных» (цирроз, гепатокарцинома), но в большей степени и сердечно-сосудистых рисков.
Фиброз печени развивается у 15–20% пациентов с НАЖБП и стеатозом, и может трансформироваться в цирроз, а и при более длительном течении или воздествии повреждающих факторов - в гепатоцеллюлярную карциному
Основные клинические симптомы у пациентов с НАЖБП:
астенический синдром: слабость, повышенная утомляемость, нарушение сна;
диспепсический синдром: метеоризм, тошнота, нарушения стула;
болевой синдром: тупые боли и/или тяжесть в правом подреберье;
Гепато- и/или спленомегалия.
Частым спутником НАЖБП является дислипидемия (проатерогенный сывороточный липидный профиль, включающий низкий уровень ХС липопротеинов высокой плотности (ЛПВП), высокий уровень ТГ, ЛПНП и аполипопротеина В100), развивающаяся независимо от стадии и степени выраженности заболевания и способствующая прогрессированию поражения печени и развитию заболеваний сердечно-сосудистой системы.
Диагностика заболевания. Критерии установления диагноза:
1. Наличие избыточного количества жировых отложений в печени (определенное гистологическим исследованием или визуализирующими методами);
2. Отрицание в анамнезе хронического употребления алкоголя в токсичных дозах;
3. Исключение других причин жировой инфильтрации печени (гепатотропные вирусы, генетически детерминированные заболевания, лекарственное поражение печени).
План обследования пациентов с метаболическими нарушениями, обращающихся к врачу по поводу ишемической болезни сердца, СД 2 типа, артериальной гипертензии, гипотиреоза, холелитиаза и т.д (подробно – см. ниже).
1. Сбор анамнеза (наследственность, образ жизни, пищевые привычки, физические нагрузки).
2. Антропометрические измерения (ИМТ, объем талии [ОТ] и бедер [ОБ], индекс ОТ/ОБ).
3. Объективный осмотр (выявление малых печеночных знаков: телеангиоэктазий, пальмарной эритемы, оценка размеров и консистенции печени, размеров селезенки).
4. Мониторинг артериального давления.
5. Анализ крови по оценке нарушений липидного обмена биохимический: ТГ, общего ХС, ХС ЛПВП и ЛПНП, исследование уровня апопротеина A1 в крови, исследование уровня апопротеина B1 в крови.
6. Исследование уровня глюкозы в крови, проведение глюкозотолерантного теста по показаниям;
7. Исследование уровня инсулина плазмы крови натощак.
8. Оценка наличия и выраженности ИР – определение индекса HOMA-IR (HOmeostasis Model Assesment)(Приложение Г13):
9. Общий (клинический) анализ крови (наличие тромбоцитопении).
10. Анализ крови биохимический общетерапевтический - оценка биохимических показателей, отражающих функциональное состояние печени (АЛТ, АСТ, ГГТП, ЩФ, общий билирубин, протромбин/МНО, общий белок, альбумин).
11. УЗИ печени и селезенки (размеры и УЗ-характеристики печени и селезенки, наличие и выраженность признаков портальной гипертензии).
12. При выявлении УЗИ признаков стеатоза печени - оценка риска фиброза неинвазивными методами (рассчетный индекс FIB-4)
13. Чрескожная биопсия печени (пункционная) – при наличии показаний
При отсутствии по результатам скрининга изменений и отсутствии НАЖБП у пациентов с метаболическим синдромом и/или ожирением рекомендовано повторить скрининговое обследование через 3-5 лет в связи с возможностью последующего развития у пациента НАЖП.
ВНИМАНИЕ: ПРОГРАММА "МОЙ ГАСТРОЭНТЕРОЛОГ" СТОИТ 3800 РУБЛЕЙ.
Неалкогольная жировая болезнь печени (НАЖБП) – хроническое заболевание печени метаболического генеза у лиц с отсутствием экзогенных факторов токсического поражения печени (напр., этанол), обусловленное накоплением липидов в составляющих печеночную дольку клеточных элементах, морфологически подтверждаемое стеатозом, стаетогепатитом, фиброзом, циррозом или аденокрациномой.
Согласно представлениям последних лет, НАЖБП включает два различных патологических состояния с различными прогнозами: стеатоз и неалкогольный стеатогепатит (НАСГ), последний может сопровождаться развитием фиброза. Стеатоз, вероятно, может являться начальной стадией с последующим развитием НАСГ, но у большинства пациентов не происходит трансформации одной формы заболевания в другую. НАСГ, согласно определению, предложенному ВОЗ (2018) является клинически прогрессирующей формой НАЖБП с исходами, включающими сердечно-сосудистые события, цирроз или гепатоцеллюлярную карциному.
Основные морфологические критерии НАЖБП:
крупнокапельный стеатоз, преимущественно в 3-й зоне ацинуса, характеризующийся наличием крупных липидных капель в цитоплазме со смещением ядра к периферии дольки;
баллонная дистрофия гепатоцитов;
преобладание лобулярного воспаления, представленного полиморфно-ядерными лейкоцитами и мононуклеарами;
перисинусоидальный фиброз в 3-й зоне ацинуса – месте наихудшего кровоснабжения.
Нарушение целостности кишечного барьера является причиной транслокации в печень бактерий, вирусов и патоген-ассоциированных фрагменты молекул (pathogen- associated molecular patterns, PAMPs) - липополисахариды (эндотоксины), бактериальные и вирусные РНК, избыточное количество сигнальных молекуо газов – NH3-NH4, H2S, NO и т.п. Указанные образования активируют иммунную систему защиты печени – клетки Купффера, клетки ITO и др., являющееся триггерным механизмом не только для «печеночных» (цирроз, гепатокарцинома), но в большей степени и сердечно-сосудистых рисков.
Фиброз печени развивается у 15–20% пациентов с НАЖБП и стеатозом, и может трансформироваться в цирроз, а и при более длительном течении или воздествии повреждающих факторов - в гепатоцеллюлярную карциному
Основные клинические симптомы у пациентов с НАЖБП:
астенический синдром: слабость, повышенная утомляемость, нарушение сна;
диспепсический синдром: метеоризм, тошнота, нарушения стула;
болевой синдром: тупые боли и/или тяжесть в правом подреберье;
Гепато- и/или спленомегалия.
Частым спутником НАЖБП является дислипидемия (проатерогенный сывороточный липидный профиль, включающий низкий уровень ХС липопротеинов высокой плотности (ЛПВП), высокий уровень ТГ, ЛПНП и аполипопротеина В100), развивающаяся независимо от стадии и степени выраженности заболевания и способствующая прогрессированию поражения печени и развитию заболеваний сердечно-сосудистой системы.
Диагностика заболевания. Критерии установления диагноза:
1. Наличие избыточного количества жировых отложений в печени (определенное гистологическим исследованием или визуализирующими методами);
2. Отрицание в анамнезе хронического употребления алкоголя в токсичных дозах;
3. Исключение других причин жировой инфильтрации печени (гепатотропные вирусы, генетически детерминированные заболевания, лекарственное поражение печени).
План обследования пациентов с метаболическими нарушениями, обращающихся к врачу по поводу ишемической болезни сердца, СД 2 типа, артериальной гипертензии, гипотиреоза, холелитиаза и т.д (подробно – см. ниже).
1. Сбор анамнеза (наследственность, образ жизни, пищевые привычки, физические нагрузки).
2. Антропометрические измерения (ИМТ, объем талии [ОТ] и бедер [ОБ], индекс ОТ/ОБ).
3. Объективный осмотр (выявление малых печеночных знаков: телеангиоэктазий, пальмарной эритемы, оценка размеров и консистенции печени, размеров селезенки).
4. Мониторинг артериального давления.
5. Анализ крови по оценке нарушений липидного обмена биохимический: ТГ, общего ХС, ХС ЛПВП и ЛПНП, исследование уровня апопротеина A1 в крови, исследование уровня апопротеина B1 в крови.
6. Исследование уровня глюкозы в крови, проведение глюкозотолерантного теста по показаниям;
7. Исследование уровня инсулина плазмы крови натощак.
8. Оценка наличия и выраженности ИР – определение индекса HOMA-IR (HOmeostasis Model Assesment)(Приложение Г13):
9. Общий (клинический) анализ крови (наличие тромбоцитопении).
10. Анализ крови биохимический общетерапевтический - оценка биохимических показателей, отражающих функциональное состояние печени (АЛТ, АСТ, ГГТП, ЩФ, общий билирубин, протромбин/МНО, общий белок, альбумин).
11. УЗИ печени и селезенки (размеры и УЗ-характеристики печени и селезенки, наличие и выраженность признаков портальной гипертензии).
12. При выявлении УЗИ признаков стеатоза печени - оценка риска фиброза неинвазивными методами (рассчетный индекс FIB-4)
13. Чрескожная биопсия печени (пункционная) – при наличии показаний
При отсутствии по результатам скрининга изменений и отсутствии НАЖБП у пациентов с метаболическим синдромом и/или ожирением рекомендовано повторить скрининговое обследование через 3-5 лет в связи с возможностью последующего развития у пациента НАЖП.
ВНИМАНИЕ: ПРОГРАММА "МОЙ ГАСТРОЭНТЕРОЛОГ" СТОИТ 3800 РУБЛЕЙ.
Источник: https://vk.com/wall-88826225_691
Пост №34384, опубликован 14 дек 2023