Панические атаки. Клиника, дифференциальный диагноз, лечение.
Паническая атака — внезапный, часто беспричинный приступ страха, паники, тревоги, сопровождаемый мучительными ощущениями: сердцебиение, чувство удушья, боль в груди, головокружение, диарея, тошнота.
Самый яркий симптом – это приступы острой тревоги (паники), возникающие внезапно, без явного внешнего повода и сопровождающиеся обильными вегетативными проявлениями: сердцебиением и пальпитацией («сердце колотится, выскакивает из груди»), затрудненным дыханием и чувством нехватки воздуха, дрожью, тремором конечностей или всего тела, потливостью, ощущением озноба, головокружением, тошнотой, чувством нереальности окружающего, а также острым страхом умереть или потерять над собой контроль. Продолжительность приступа – от 5 до 20 мин., частота – от одного в несколько месяцев до нескольких за день, в среднем 2–3 в неделю.
Актуальность.
Пациент обращается за медицинской помощью во время и сразу после приступов. Его обследуют с подозрением на то или иное неотложное состояние (инфаркт миокарда? нарушение ритма сердца? гипертонический криз? инсульт? гипогликемия при сахарном диабете? тиреотоксикоз?) вначале амбулаторно, а затем стационарно, однако никаких соматических причин происходящего не находят; при этом число обследований намного больше, чем у обычного пациента. При очередном приступе и обследовании такому больному устанавливают диагнозы вегетососудистой (нейроциркуляторной) дистонии и им подобные (перечислены выше) и проводят лечение, которое в принципе не может дать эффекта. Обследования продолжаются и включают в себя все новые методы и все новых специалистов. Так продолжается несколько лет; ни врачи, ни сам больной не могут дать объяснение происходящему, и у него формируется убеждение, что он болен какой-то редкой, но тяжелой болезнью, от которой в любой момент может наступить смерть. За это время у пациента формируются агорафобия и избегающее поведение, нередко возникает вторичная депрессия, ломается жизненный стереотип, возникает зависимость от бензодиазепинов, барбитуратов или алкоголя (в 20–30% случаев).
Панические атаки могут возникать при следующих расстройствах:
- Паническое расстройство
- при посттравматическом стрессовом расстройстве,
- депрессии
- биполярном расстройстве.
При развитии панического расстройства панические атаки могут возникать неоднократно. При паническом расстройстве пациент переживает страх не только во время приступов, но и при мысли, что приступ может снова произойти. Подобный страх может присутствовать постоянно. Повторяющиеся панические атаки не поддаются контролю, это вызывает чувство бессилия и отчаяния. Пациент стремится сознательно контролировать свое поведение во время панических атак, что делает симптомы более интенсивными. Часто ожидание возможной атаки более мучительно, чем сама атака. Человек заранее боится, что он не справится с паникой или не сможет получить помощь. По этой причине многие больные начинают избегать ситуаций, в которых может возникнуть атака.
Статистика.
35,9—46 % в популяции испытали как минимум одну паническую атаку в течение жизни. Паническое расстройство встречается у 1-5% взрослого населения.
Чаще встречается:
- у женщин (в 3-4 раза чаще)
- начинается впервые в возрасте 15-25 лет, преобладает в группе 25-44 года
Клиническая картина.
Панические атаки характеризуются эпизодическими, неожиданными приступами страха. Характерно быстрое нарастание сильного страха (страх достигает пика менее чем за 10 минут). Могут возникать как на фоне уже существующей тревожности, так и в спокойном состоянии.

Наиболее выраженным проявлением панической атаки являются нарушения дыхания: отмечается затрудненное дыхание, чувство нехватки воздуха с одышкой и гипервентиляцией (возможно рефлекторное апноэ, что является еще одним фактором усиления стресса). Пациенты часто говорят, что у них «перехватило горло», «стало душно», «перестал поступать воздух». Часто в состоянии панической атаки пациент открывает окно, поскольку ощущает нехватку свежего воздуха. Паническая атака может начаться с ощущения удушья, что в свою очередь может вызвать страх смерти.
- Нарушения в сердечно-сосудистой системе проявляются усиленным сердцебиением, пульсацией, ощущением перебоев сердечного ритма, «замиранием» сердца, дискомфортом и болями в грудной клетке. Увеличивается частота сердечных сокращений. Боли в области сердца при ПА могут продолжаться часами и иррадиировать в левую руку, могут объективно наблюдаться нарушения ЭКГ
- Реже наблюдаются желудочно-кишечные расстройства, такие как тошнота, рвота, отрыжка, неприятные и болевые ощущения в эпигастрии. В конце приступа может появиться полиурия.
- При ПА также могут иметь место звон или шум в ушах, неприятные ощущения в области шеи, головная боль, неконтролируемый крик или плач. Эти симптомы не входят в число вышеуказанных 4 симптомов, необходимых для установления диагноза ПА. ПА может сопровождаться подъемом артериального давления, иногда довольно значительным, а также колебаниями артериального давления. Объективно у пациента наблюдается изменение цвета лица. Приступы длятся обычно 20—30 минут, реже — около часа. Частота приступов варьируется от нескольких в день до одного раза в месяц, однако чаще всего имеет место 2-4 приступа за неделю.
Критерии «Диагностическое и статистическое руководство по психическим расстройствам» (DSM-5) (как минимум 4 из следующих симптомов):
- нарушения сердечного ритма и увеличение частоты сердечных сокращений
- Усиленное потоотделение
- Дрожь в теле
- Ощущение нехватки воздуха или затрудненное дыхание
- Чувство сдавленности в горле
- Боль или дискомфорт в грудной клетке
- Тошнота или неприятные ощущения в животе
- Ощущение головокружения, неустойчивости, лёгкости в голове или предобморочное состояние
- Ощущение жара или холода в теле
- Парестезии (онемение или покалывание) в конечностях
- Ощущение дереализации (чувство нереальности происходящего) или деперсонализации (чувство отстраненности от самого себя)
- Страх потерять контроль над собой или сойти с ума
- Страх смерти.
При наличии менее 4 симптомов, употребляется термин «ограниченный симптоматический припадок или «малый приступ». Малые приступы могут иметь место с частотой до нескольких раз в сутки. Большие приступы возникают реже, чем малые.
Существуют следующие разновидности панических атак (в зависимости от преобладания тех или иных симптомов):
- типичные — с большинством вышеуказанных симптомов;
- «гипервентиляционные» — с ведущими гипервентиляционными нарушениями, усиленным дыханием, рефлекторным апноэ, парестезиями, болями в мышцах, связанных с респираторным алкалозом;
- «фобические» — фобический страх интенсивнее физических симптомов. Такие ПА возникают в ситуациях, потенциально опасных, по мнению больного, для возникновения ПА;
- «сенестопатические» с высокой представленностью сенестопатий;
- «конверсионные» — доминирует истеро-конверсионная симптоматика, нередко с сенестопатическими расстройствами, при этом паника выражена слабо;
- «аффективные» с выраженными депрессивными или дисфорическими расстройствами;
- «деперсонализационно-дереализационные» — с ощущениями нереальности восприятия себя или окружающего.
Для лиц, страдающих ПА, характерно избегание ситуаций, которые, с точки зрения пациента, могут вызвать приступ, например:
- употребление продуктов, содержащие кофеин или алкоголь;
- физические усилия;
- сексуальный акт;
- пребывание в помещении с высокой температурой или влажностью, в тесном помещении, в темноте или с закрытыми окнами и дверями;
- проявление гнева, участие в конфликтах или дискуссиях;
- просмотр фильмов, вызывающих сильные эмоции;
- одежда с высоким воротником или шарф на шее;
- объект на лице, теоретически способный затруднить дыхание;
- ситуации, вызывающие головокружение.
Также может возникнуть агорафобия (избегание открытых пространств или скопления людей) или клаустрофобия (страх оказаться в закрытом пространстве, откуда трудно быстро выйти в случае панической атаки, например, страх находиться в лифте, автобусе, вагоне метро, в тоннеле).
Ночные панические атаки
При этом типе панической атаки пациент просыпается в состоянии паники, у него наблюдается состояние тревожности и нервного возбуждения, а также типичные симптомы панической атаки (сердцебиение, нарушение дыхания, и т. д.). Это не связано с нарушениями на уровне фазы быстрого сна, что отличает ночные ПА от приступа ночного ужаса или страха, вызванного кошмаром. Паническая атака возникает в фазе медленного сна.
У 44-71 % пациентов, страдающих паническим расстройством, как минимум один раз имела место ночная паническая атака. У 30-45 % пациентов с паническим расстройством ночные панические атаки происходят регулярно. В большинстве случаев ночная паническая атака имеет место через 1-3 часа после засыпания. Обычно ночные паническая атака продолжаются несколько минут. Изредка может произойти несколько паническая атака за ночь. После этого пациенту трудно уснуть.
Биологические аспекты
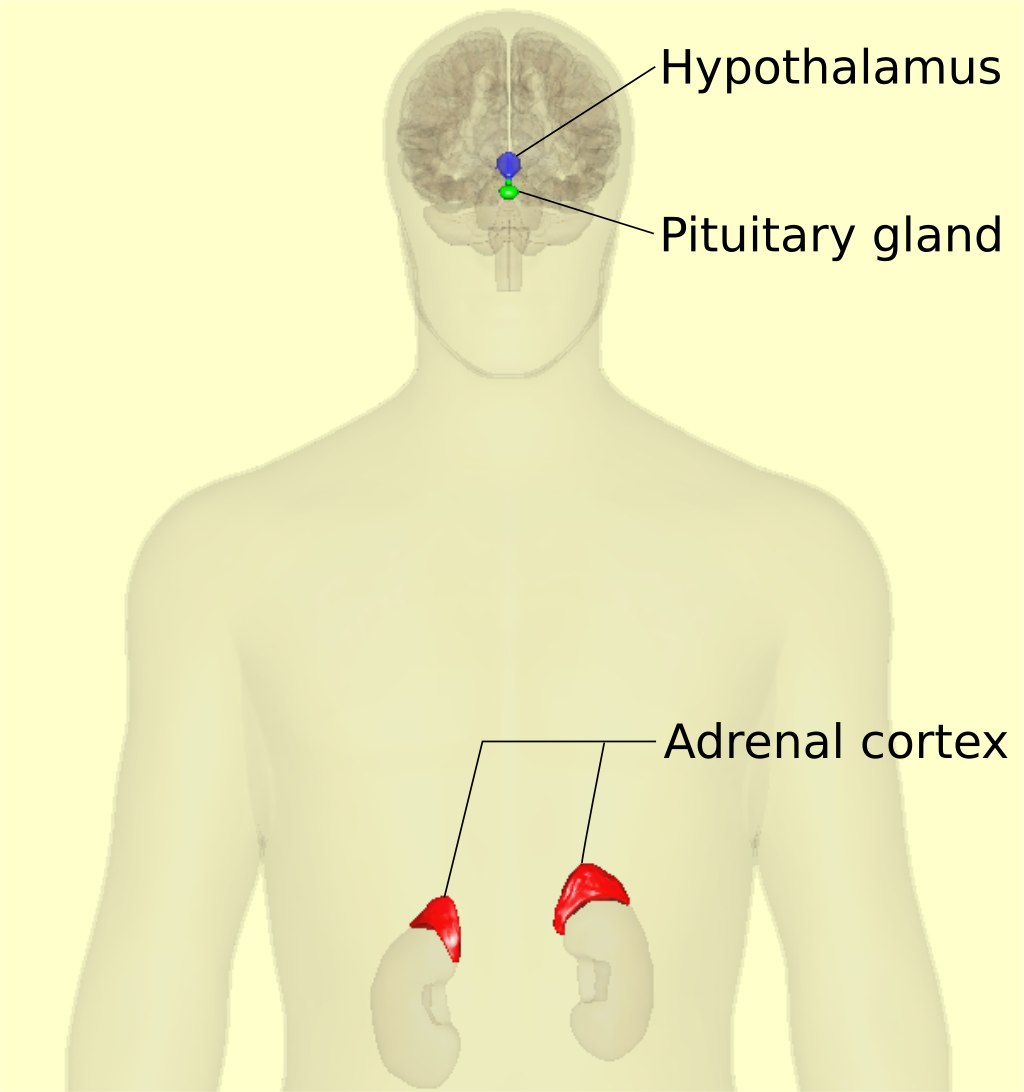
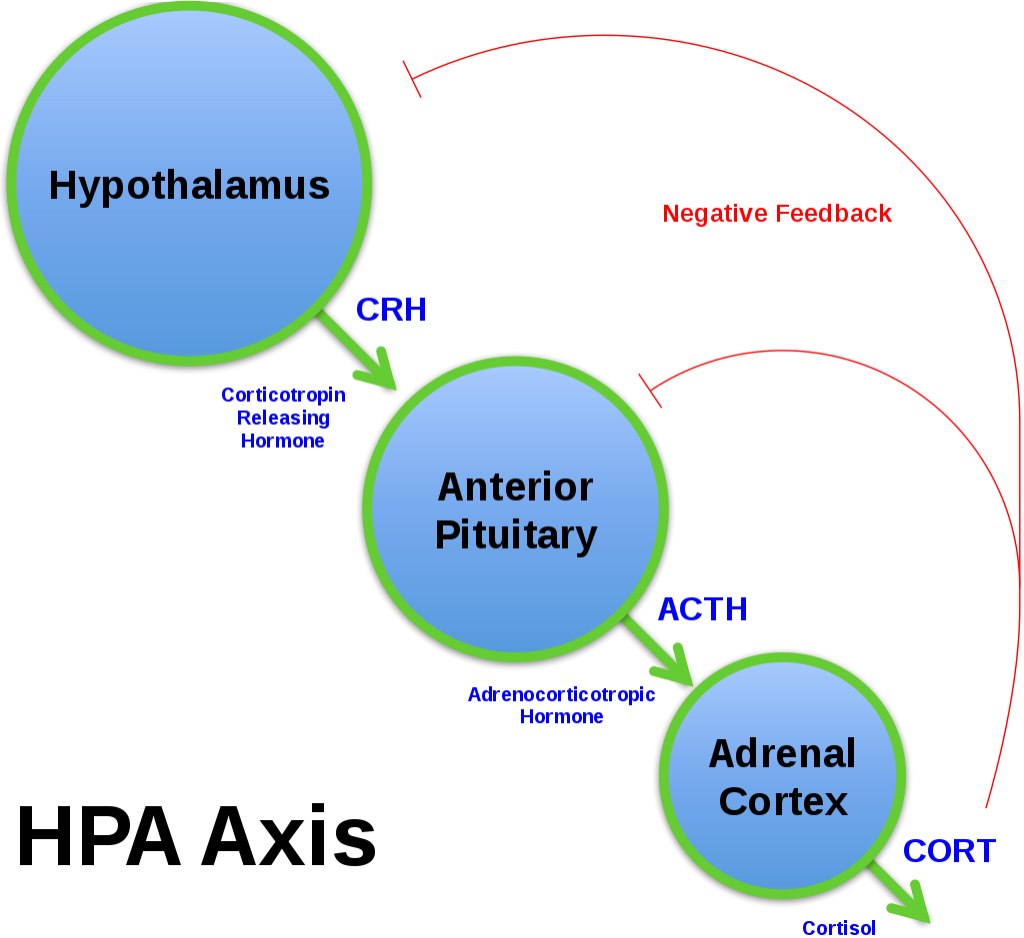
При панической атаке наблюдается нарушение реакции на стресс со стороны гипоталамо-гипофизарно-адреналовой оси. В норме эта система позволяет организму справляться с хроническим стрессом. При продолжительном воздействии стрессора, благодаря механизму отрицательной обратной связи, снижается выработка гормона стресса кортизола и уменьшается активность гипоталамо-гипофизарно-адреналовой оси, и как следствие, уменьшается интенсивность реакции на стрессор. При панической атаке уровень кортизола и активность гипоталамо-гипофизарно-адреналовой оси остаются повышенными, и в результате реакция на стрессор остается интенсивной. Однако эта проблема наблюдается далеко не у всех пациентов с паническими атаками.
Механизм возникновения панической атаки
Паническая атака является реакцией организма, которая в норме может возникнуть в состоянии опасности, когда необходимо действовать быстро, и все системы организма активизируются для самозащиты:
- напрягаются мышцы, особенно мышцы шеи и плечей и, иногда, рук. Кулаки могут непроизвольно сжаться. Напряжение мышц может вызвать дрожь в руках;
- сердечные сокращения становятся более частыми и более сильными, сердечный ритм может стать менее регулярным, при этом может возникнуть боль или неприятное ощущение в груди. Артериальное давление может повыситься;
- сужаются периферические сосуды, кисти рук и ступни ног могут стать холодными. Одновременно расширяются сосуды и усиливается кровоток в жизненно важных органах и крупных мышцах тела;
- дыхание становится более быстрым;
- уменьшается кровоток в сосудах мозга, что вызывает головокружение, при этом может возникнуть субъективное ощущение раскачивания или вращения тела;
- усиливается метаболизм (превращение запасов питательных веществ в энергию), в результате повышается уровень сахара и жирных кислот в крови;
- зрачки глаз расширяются для того, чтобы лучше видеть объекты, находящиеся вдали (возможный источник опасности). При этом зрительное восприятие близких объектов может стать нечетким, расплывчатым, становится трудно сконцентрировать зрение на объекте, может казаться, что неподвижные объекты движутся.
Обычно в момент первой панической атаки нет никаких внешних причин для возникновения страха. Не понимая, что вызвало неприятные ощущения, индивид думает, что они связаны с каким-то заболеванием, например, с болезнью сердца, органов дыхания, или с психическим расстройством. Опасаясь за своё здоровье, он становится крайне внимательным к своим физическим ощущениям и своему эмоциональному состоянию, он замечает малейшие отклонения от того, что он считает нормой, и это усиливает его страх.
Дифференциальный диагноз
Обычно диагноз панического расстройства устанавливается после исключения всех болезней, при которых могут наблюдаться похожие симптомы.
При дифференциальной диагностике панической атаки необходимо исключить наличие органических заболеваний:
- Бронхиальная астма. При эпизодах нехватки воздуха в момент панической атаки не наблюдается характерных для бронхиальной астмы свистящих хрипов и экспираторного характера одышки (при бронхиальной астме затруднен не вдох, а выдох) и других специфических критериев диагностики бронхиальной астмы.
- Стенокардия. Боль при панической атаке обычно локализуется в области верхушки сердца и не связана с физической нагрузкой, напротив, при отвлечении внимания или физической нагрузке она уменьшается. Эта боль не купируется нитроглицерином. Уровень маркеров некроза миокарда в плазме находится в пределах нормы.
- Гипертоническая болезнь. У больных гипертонической болезнью помимо кризов могут быть истинные панической атаке. Однако сами пациенты различают по своим ощущениям гипертонические кризы и ПА. Также при гипертоническом кризе артериальная гипертензия появляется до начала ПА, причём это имеет место при каждом приступе. Также приступ обычно более длителен, чем паническая атака, и сопровождается общемозговой и очаговой неврологической симптоматикой. Имеет место гипертоническая ангиопатия сетчатки и гипертрофия левого желудочка сердца.
- Эндокринные нарушения. У больных с патологией щитовидной железы (гипо- и гипертиреоз) нередко возникают симптомы, напоминающие ПА, в связи с чем необходимо исследование тиреоидной функции (содержание в плазме крови ТЗ, Т4 и ТТГ). Для исключения подозрения на феохромоцитому необходимо исследование катехоламинов в моче и компьютерная томография надпочечников.
- Гипоталамические расстройства. Нарушения гипоталамо-гипофизарной регуляции обнаруживаются задолго до первого приступа. В анамнезе могут быть расстройства менструального цикла, первичное бесплодие, галакторея, поликистоз яичников центрального генеза. Иногда имеют место значительные колебания массы тела: падение массы в течение 0,5—1 года после начала ПА и увеличение на фоне лечения психотропными средствами. У этих больных могут также отмечаться приступы булимии. В анализе крови уровень пролактина может быть повышен. В структуре приступов при гипоталамических расстройствах больше представлена неврологическая симптоматика. Тревога и страхи в таких случаях выражены меньше.
- Эпилепсия. В структуру приступа диэнцефальной и височной эпилепсии (парциальный припадок) входят элементы панических симптомов. Приступ эпилепсии отличается стереотипностью проявлений, внезапностью, кратковременностью (1-2 минуты), наличием ауры и типичных эпилептических феноменов (психомоторных и психосенсорных расстройств). Необходима оценка ЭЭГ во время припадка и в межприступный период. У больных височной эпилепсией помимо припадков могут отмечаться и настоящие панические атаки.
- Состояние гипогликемии (патологическое снижение концентрации глюкозы в крови, могущее возникнуть при сахарном диабете, заболеваниях печени, некоторых онкологических заболеваниях, беременности, после хирургических вмешательств на желудке, при заболеваниях с значительным повышением температуры тела, при анорекскии, при больших перерывах в приёме пищи или как реакция на употребление некоторых продуктов питания) может проявляться симптомами, сходными с панической атакой: тревожностью, головокружением и чувством потери равновесия, тахикардией, интенсивным потоотделением и ощущением слабости тела. Дело в том, что для устранения состояния гипогликемии организм выделяет адреналин, который способствует быстрому превращению в глюкозу резервов гликогена, находящихся в печени. Поскольку адреналин является гормоном стресса, повышение его концентрации в крови вызывает симптомы тревожности, сходные с панической атакой.
- Соматоформные расстройства могут проявляться кризами сердечно-сосудистой системы, напоминающими паническую атаку. Однако при соматоформных расстройствах также наблюдаются нарушение речи и голоса, нарушение походки, нарушение зрения и слуха, судороги и такие ощущения, как, например, «ком в горле», «слабость в руке, ноге».
- Обсессивно-компульсивное расстройство. При панической атаке могут иметь место обсессивно-компульсивные симптомы (навязчивые мысли и действия), однако они значительно менее выражены, чем при обсессивно-компульсивном расстройстве и не достигают степени клинически выраженного синдрома. При обсессивно-компульсивном расстройстве могут иметь место приступы паники, но они обычно возникают исключительно при попытке пациента активно преодолеть навязчивые мысли или подавить исполнение навязчивых действий.
- Посттравматическое стрессовое расстройство. При этом расстройстве пациент иногда испытывает панический страх под воздействием стимулов, напоминающих об обстоятельствах пережитой травмы. Однако в этом случае не наблюдается приступов паники при отсутствии подобных стимулов. Различие также проявляется в том, что при панических атаках индивид избегает ситуаций, в которых могут проявиться панические симптомы. При посттравматическом стрессовом расстройстве чаще избегаются ситуации, в которых может произойти событие, напоминающее травму. Например, при панических атаках индивид может бояться ездить в метро, потому что в случае панической атаки он не сможет быстро выйти из вагона. При ПТСР индивид может бояться, например, встретить агрессора в вагоне метро..
- При истерическом припадке наблюдается демонстративное поведение пациента. Также отмечаются такие черты характера, как эгоцентричность, повышенные требования к окружающим, претенциозность и склонность к драматизации обыденных ситуаций[61]. Пациентам с истерическими припадками часто удается получить различные компенсации как материального, так и эмоционального характера («роль больного»), в то время как пациенты с панической атакой часто не требуют никакой компенсации в случае неспособности работать из-за заболевания, что приводит к ухудшению их социоэкономического статуса.
Лечение
На данный момент психотерапия является доказанным эффективным методом лечения панической атаки. В ряде исследований показана равная эффективность психотерапии и психофармакотерапии. Психофармакотерапия дает более быстрое улучшение, с меньшими временными и экономическими затратами, требуя значительно меньше усилий со стороны пациента. Однако симптомы могут вновь появиться после отмены медикаментов. Рекомендуется начинать лечение с психотерапии, а при ее недостаточной эффективности присоединять психофармакотерапию. При более интенсивных симптомах или затяжном течении оптимальным является сочетание психофармакотерпии и психотерапии, что повышает эффективность терапевтического вмешательства.
Когнитивно-поведенческая психотерапия.
Когнитивная терапия направленна на выявление и коррекцию негативных убеждений пациента по поводу опасности симптомов ПА, поскольку именно этот страх усиливает и поддерживает тревожность в момент панической атаки. В процессе психотерапии необходимо выяснить у пациента, какие симптомы панической атаки вызывают у него страх. Затем разъясняется биологический механизм возникновения этих симптомов, указывается, что они не представляют опасности для здоровья и не могут привести к каким-либо негативным последствиям:
- Часто пациент боится, что быстрое и интенсивное сердцебиение может привести к инфаркту. На самом деле сердечная мышца имеет большой запас прочности и её усиленная работа не может привести к повреждениям сердца.
- Пациент также может думать, что подобные симптомы означают, будто инфаркт уже произошёл. Следует разъяснить, что при инфаркте клиническая картина бывает совсем другой. Например, при инфаркте малейшее движение пациента усиливает боль. При панической атаке, напротив, неприятные ощущения в сердце проходят как только пациент смог уйти из пугающей ситуации.
- Часто при ПА возникает страх удушья. На самом деле пациент, наоборот, дышит слишком интенсивно, что приводит к феномену гипервентилляции и связанному с ней напряжению диафрагмы и мышц грудной клетки. Именно это напряжение мышц вызывает ощущение затруднённого дыхания.
- Страх сойти с ума в момент ПА связан с тем, что дыхательная гипервентилляция приводит к состоянию дезориентации и ощущению нереальности происходящего. Следует разъяснить пациенту, что панические атаки никогда не приводят к развитию психического заболевания и что симптомы исчезнут как только восстановится нормальный процесс дыхания.
- Иногда пациент боится упасть или ему кажется, что он не может ходить, поскольку он ощущает слабость в ногах. Эта слабость связана с тем, что при ПА сосуды в мышцах ног расширяются и наполняются кровью, поскольку организм готовится к бегству из пугающей ситуации. Наполненные кровью мышцы становятся тяжелыми, и пациенту кажется, что ноги отказываются служить ему. Следует разъяснить, что при ПА нет риска падения или потери способности передвигаться.
- Также следует разъяснить, что при ПА нет опасности потерять контроль над своим поведением (например, начать кричать от страха или спастись бегством). Хотя большинство пациентов опасаются этого, на самом деле ничего подобного никогда не случается.
- Страх потерять сознание вызван головокружением, связанным с гипервентилляцией. Следует разъяснить, что при ПА риск обморока ниже, чем в обычном состоянии: обмороки возникают при резком понижении артериального давления и уменьшении интенсивности кровообращения, в то время как при ПА давление повышается, а кровообращение усиливается из-за более активной работы сердца. Следует иметь в виду, что если при приступе имеет место потеря сознания, то приступ не является панической атакой и может быть вызван проблемой медицинского характера. В таком случае необходимо посоветовать пациенту проинформировать об этом своего лечащего врача.
Затем пациенту объясняют, что в момент панической атаки тревожность вызывается подъемом в крови уровня гормона стресса адреналина. Если пациент не поддерживает страх своими опасениями по поводу симптомов, то избыточный адреналин метаболизируется организмом в течение 3-5 минут и приступ заканчивается. Поэтому рекомендуется не предпринимать никаких усилий для устранения симптомов; спокойное пассивное ожидание позволяет пациенту убедиться, что симптомы быстро проходят и не причиняют никакого вреда. Благодаря использованию этого метода пациент убеждается, что панические атаки не представляют никакой опасности, его тревожность снижается, и атаки постепенно исчезают.
Техники, применяемые в момент возникновения панической атаки.
Во многих случаях приступ паники вызывается или усиливается тревожными мыслями, особенно страхами по поводу неприятных и пугающих панических симптомов, которые могут возникнуть. Умение справиться с этими мыслями часто помогает избежать ПА или уменьшить ее длительность и тяжесть. Однако подобные приёмы эффективны для предотвращения приступов паники, но если приступ уже начался, их трудно использовать и их эффект может быть незначительным, поскольку в момент паники миндалевидное тело блокирует влияние коры мозга (области сознательного мышления) на психику. Это мешает рассуждать разумно и не позволяет управлять мыслительным процессом.
- Для совладания с тревожными мыслями можно использовать метод, называемый «когнитивное расцепление» или «отдаление»: рекомендуется осознать, что пугающие мысли (например, «Я не перенесу еще один приступ паники») могут быть ошибочными.
- Важно не пытаться контролировать проявления тревоги, поскольку это лишь усиливает их, а борьба с ними увеличивает внутренний дискомфорт. По этой причине полезно использовать метод «осознанного самонаблюдения» за своими мыслями и ощущениями, констатируя их возникновение и воспринимая тревогу, как нормальный процесс. При этом надо не пытаться бороться с тревогой, а находиться в состоянии бесстрастного наблюдения, полного принятия и открытости к происходящему. Такой подход снижает тревожность, связанную с неприятными мыслями и ощущениями.
- Рекомендуется отвлечься от источника тревоги, поскольку мысли о возможной ПА увеличивают риск ее возникновения. Также часто в момент ПА индивид опасается по поводу того, что думают окружающие, что создает дополнительный стресс и усиливает панику. Однако при попытке перестать думать о чём-либо тревожная мысль даже может стать навязчивой. По этой причине лучше попытаться не уничтожить, а заменить её на успокаивающую мысль. Для этого можно применять метод, называемый «остановка мысли» (мысленно сказать себе «Стоп», а затем начать думать о чем-то увлекательном и приятном). Можно также отвлечься на игровую активность или использовать чувство юмора, поскольку это способствует расслаблению. Использование этой техники не только помогает уменьшить интенсивность тревоги, но и создают в мозгу новый паттерн: постепенно навык переключения мыслей становится автоматическим.
- Можно заранее подготовить позитивное утверждение, нейтрализующее тревожную мысль (например: позитивная мысль «я сумею справиться с этим» для нейтрализации мысли «я не смогу это вынести»). Рекомендуется повторять эту мысль при каждой возможности, чтобы создать в мозгу паттерн, активирующий позитивную мысль в момент возникновения тревоги.
Помимо приёмов, направленных на тревожные мысли, можно использовать методы успокоения нервной системы:
- оставаться на месте и не искать помощи, так как приступ не угрожает жизни и в любом случае за 10–20 мин. пройдет и сам по себе. В момент возникновения ПА важно не пытаться спастись бегством из пугающей ситуации, поскольку бегство может закрепить в мозгу реакцию избегания подобных ситуаций. Напротив, если заставить себя остаться на месте и попробовать справиться с паникой, то это усилит уверенность в том, что ПА не представляют опасности, и поможет научиться преодолевать их.
- избегать учащенного дыхания, поскольку гипервентиляция усиливает тревогу; при появлении первых приступов паники замедлить дыхание до 10 вдохов в минуту, дышать как можно медленнее, с задержкой дыхания, на счет, с паузами между вдохами; хорошо сделать 10–15 медленных вдохов и выдохов в бумажный пакет, который задерживает сохраняет углекислый газ, выходящий при выдохе, благодаря чему увеличивается концентрация углекислого газа во вдыхаемом воздухе. Этот метод очень эффективен для избавления от симптомов ПА, особенно от головокружения.
- Может использоваться так называемый глазосердечный рефлекс: надавливание на глазные яблоки может замедлить частоту сердечных сокращений при тахикардии в момент панической атаки. Это связано с влиянием стимуляции окологлазных мышц на блуждающий нерв (воздействие на блуждающий нерв уменьшает частоту сердечных сокращений).
- членам семьи и другим окружающим во время приступа нужно оставить пациента в одиночестве, им запрещается оказывать ему какую бы то ни было помощь
Фармакотерапия
Бензодиазепины эффективны для снижения симптомов тревоги, но их применение ограничивается риском немедицинской или неадекватной формой рекуррентного потребления и сильными побочными эффектами, в том числе опасными для жизни. Бензодиазепины более медленного действия, такие как клоназепам, представляют меньший риск злоупотребления и меньший риск усиления симптомов после прекращения действия препарата.
Могут также назначаться небензодиазепиновые анксиолитики (гидроксизин, буспирон).
Антидепрессанты группы селективные ингибиторы обратного захвата серотонина являются медикаментами первого выбора для терапии ПА, равно как и для прочих форм тревожных расстройств. Трициклические антидепрессанты могут быть также эффективны, как селективные ингибиторы обратного захвата серотонина, но побочные эффекты у некоторых пациентов ограничивают их применение. При использовании антидепрессантов улучшение не является немедленным, оно может наступить не ранее, чем через 4 недели после начала приёма. Во избежание риска рецидива, приём этих антидепрессантов должен продолжаться в течение 12 месяцев после возникновения улучшения (для некоторых пациентов требуется еще более длительное лечение). При отмене антидепрессантов снижение дозы должно быть постепенным. При одновременном применении антидепрессантов и бензодиазепинов симптомы ПА могут быстро исчезнуть, однако в долгосрочной перспективе улучшения не наступает, поскольку бензодиазепины приводят к развитию толерантности. Их рекомендуется употреблять кратковременно, лишь во время приступов.
Использование при паническом расстройстве лекарственных препаратов на основе валерианы (настойка, настой, экстракт), пустырника, а также бромидов (валокормид и др.) малоэффективно. Применение же в этих случаях барбитуратов в любом виде (валокордин, корвалол, валоседан) не рекомендуется, поскольку несет опасность развития тяжелой лекарственной зависимости и ухудшения когнитивных (познавательных) функций пациента.
Во многих случаях нет необходимости в назначении лекарств; психотерапия является достаточно эффективным методом лечения ПА. Например, когнитивно-поведенческая терапия излечивает ПА приблизительно у 70 % пациентов.
Приступы (как и другая симптоматика – агорафобия, избегающее поведение и др.) не должны давать пациенту так называемых вторичных выгод – то есть освобождения от работы, ответственности, повседневных обязанностей, усиленного внимания окружающих и т. д.;
После того как диагноз панического расстройства установлен, лечащему врачу и близким следует пресекать требования пациента о проведении дополнительных соматических и неврологических обследований и консультаций, поскольку они только повышают уровень тревоги и неопределенности и препятствуют правильному лечению; на практике все чаще происходит обратное – врачом при этом движет страх жалоб и конфликтов, а родственниками – страх упреков в «черствости» и «бессердечности».
Профилактика
В число общепринятых рекомендаций входит идентификация и исключение возможных триггеров (кофеин и прочие психостимуляторы, никотин, определённые продукты питания, стресс), увеличение длительности и качества сна и физическая активность.
При приёме пищи следует избегать переполнения желудка и употребления продуктов питания, вызывающих вздутие живота, поскольку это препятствует свободному движению диафрагмы, что затрудняет дыхание, особенно глубокое дыхание.
Тревожность может понизиться благодаря упражнениям длительностью 20 минут 3 раза в неделю, если они обеспечивают увеличение сердечного ритма в зоне 60-90 % от максимального значения. Занятия йогой также могут быть эффективными.
Полезно улучшить качество сна, поскольку недостаточный сон чрезмерно активирует симпатическую нервную систему, приводит к состоянию возбуждения и усиливает склонность к тревожности, а также усиливается активизация миндалевидного тела в ответ на негативные образы.
Для уменьшения риска возникновения ПА полезно применять методы для снижения активности симпатической нервной системы и миндалевидного тела и повышения активности парасимпатической нервной системы. Для этого можно ежедневно практиковать методы медитации (особенно техники медитации с концентрацией внимания на дыхании) и релаксации, (например, прогрессивная мышечная релаксация).
Список использованной литературы:
- Клинические рекомендации. Паническое расстройство. — Российское общество психиатров
- Кузюкова, А. А. Панические атаки в неврологической практике / А. А. Кузюкова, А. П. Рачин // РМЖ. – 2017. – Т. 25. – № 13. – С. 986-991. – EDN ZIHBDP.
- Вегетативная дисфункция, ассоциированная с тревожными расстройствами В.В. Русая/ Д.м.н., проф. О.В. Воробьева, В.В. Русая / Первый МГМУ им. И.М. Сеченова/ "Эффективная фармакотерапия. Неврология и Психиатрия" №1
- Почему диагноз «паническое расстройство» лучше диагноза «вегето-сосудистая дистония»?, Р.А. Евсегнеев /Кафедра психиатрии и наркологии БелМАПО/
- https://ru.wikipedia.org/wiki/Паническая_атака