Заболевания перикарда
Заболевания перикарда могут варьировать от неопасного, самостоятельно проходящего перикардита до угрожающей жизни тампонады сердца. В настоящей главе обсуждается анатомия и патофизиология перикарда, знание которых позволяет заранее предсказать клинические проявления и подходы к лечению этих заболеваний.
АНАТОМИЯ И ФУНКЦИИ ПЕРИКАРДА
Перикард — это двухслойная тканевая оболочка, окружающая сердце. Внутренний серозный листок перикарда (висцеральный перикард) примыкает к внешней стенке сердца и в области крупных сосудов переходит во внешний фиброзный листок (париетальный перикард). Две пластинки разделены тонким слоем перикардиальной жидкости, которая уменьшает трение между ними.
Перикард выполняет три функции: 1) фиксирует сердце в области средостения и ограничивает его подвижность, 2) препятствует чрезмерному расширению сердца при быстром увеличении интракардиального объема крови и 3) предотвращает проникновение инфекции из рядом расположенных легких. С другой стороны, отсутствие перикарда (в результате аномалии развития или после хирургической операции), как правило, не сопровождается возникновением патологических симптомов, что ставит под сомнение большую значимость этого органа с точки зрения нормальной физиологии. Однако, как и в случае «ненужного» аппендикса, заболевания перикарда могут протекать крайне тяжело.
В норме давление в полости перикарда изменяется в зависимости от фаз дыхательного цикла, составляя -5 см водного столба на вдохе и +5 см водного столба на выдохе, что соизмеримо с давлением в плевральной полости. Вместе с тем, давление в полости перикарда может значительно возрастать при патологических процессах, приводящих к увеличению жесткости листков перикарда или накоплению в его полости жидкости.
ОСТРЫЙ ПЕРИКАРДИТ
Острый перикардит — воспаление висцерального и париетального листков — наиболее распространенное заболевание перикарда. Существует большое количество заболеваний и этиологических факторов, приводящих к развитию этого синдрома (таблица 14.1). В этом разделе обсуждаются типичные причины острого перикардита.
Таблица 14.1. Типичные причины острого перикардита
Инфекции
Вирусные
Туберкулез
Бактериальные (пиогенные бактерии)
Неинфекционные
Инфаркт миокарда
Уремия
Новообразование
Лучевая терапия
Заболевания соединительной ткани Прием лекарственных препаратов
Этиология
ИНФЕКЦИИ
Идиопатический и вирусный перикардит
Причины острого перикардита нередко остаются неизвестными (идиопатический перикардит), но результаты эпидемиологических исследований показали, что важную роль в этиологии этой формы заболевания может играть вирусная инфекция, особенно эховирусы и вирус Коксаки тип В. Вирусная природа острого перикардита подтверждается динамикой титра специфических антител (в пробах, полученных в острой стадии и в период выздоровления), однако на практике этот метод используется редко, так как к моменту получения результатов больной обычно выздоравливает самостоятельно. Клиническая картина «идиопатического» и вирусного перикардитов во многом схожа, и эти термины часто используют как синонимы.
Кроме того, перикардит может быть вызван вирусами гриппа, ветряной оспы, паротита, гепатита В, вирусом Эпштейна-Барра (инфекционный мононуклеоз). Частота вирусного перикардита несколько выше у больных СПИДом, что может быть следствием инфицирования как самим вирусом ВИЧ, так и присоединившейся бактериальной инфекцией (например, туберкулезом), нередко наблюдающейся у лиц с нарушенным иммунитетом.
Туберкулезный перикардит
Туберкулез остается сложной медицинской проблемой для многих стран мира, но его распространенность в США невелика. Вместе с тем, туберкулез — одна из частых причин перикардита у ослабленных больных с нарушением иммунитета (например, больных СПИДом). Туберкулезный перикардит возникает в результате активации микроорганизмов в лимфатических узлах средостения и последующего инфицирования перикарда. Кроме того, Mycobacterium tuberculosis могут проникать в перикард прямо из очагов туберкулеза в легких или переносится с током крови.
Нетуберкулезный бактериальный перикардит
(гнойный перикардит)
После начала широкого применения антибиотиков бактериальный перикардит встречается в клинической практике относительно редко. Возбудителями этой формы заболевания чаще всего являются пневмококки, стафилококки и несколько реже — грамотрицательные бактерии. Бактериальный перикардит может развиться в результате 1) проникающих травм грудной клетки, 2) инфицирования во время хирургической операции, 3) распространения внутрисердечной инфекции (например, при инфекционном эндокардите), 4) пневмонии или распространения субдиафрагмальной инфекции и 5) переноса с током крови патогенных микроорганизмов из отдаленных очагов инфекции. Бактериальный перикардит характеризуется молниеносным течением, однако он редко развивается у лиц, не имеющих тяжелых заболеваний. Риск бактериального перикардита наиболее высок у больных с нарушением иммунитета, включая больных с обширными ожогами, новообразованиями и СПИДом.
НЕИНФЕКЦИОННЫЕ ПРИЧИНЫ
Перикардит после инфаркта миокарда
Различают две формы перикардита, возникающего у больных с острым инфарктом миокарда (ИМ). Ранний перикардит развивается в течение нескольких дней после острого ИМ и наблюдается у 10—15% больных. Полагают, что эта форма перикардита обусловлена воспалением эндокарда, которое наблюдается при обширном поражении миокарда и, следовательно, чаще всего является осложнением трансмурального ИМ. Развитие перикардита не влияет на прогноз больных ИМ, но требует проведения тщательного дифференциального диагноза между перикардитом и повторными эпизодами ишемии миокарда. Благодаря эффективной тромболитической терапии, способствующей уменьшению размера очага ИМ, распространенность этой формы перикардита в настоящее время существенно снизилась.
Другая форма перикардита, известная как синдром Дресслера, развивается у больных через 2 недели—несколько месяцев после острого ИМ. Точные причины возникновения синдрома Дресслера неизвестны, возможно, в его основе лежит аутоиммунная реакция на антигены некротизированных клеток миокарда. Клинически схожая форма перикардита может развиваться у больных через несколько недель или месяцев после операции на сердце (постперикардиотомический перикардит).
Уремический перикардит
Перикардит может быть одним из тяжелых осложнений почечной недостаточности, но патогенетические механизмы, лежащие в основе этого явления, изучены недостаточно. Результаты клинических исследований указывают на то, что частота развития этой формы перикардита не коррелирует с уровнем азотистых шлаков в плазме крови. Более того, уремический перикардит может возникать у больных в первые месяцы после начала проведения гемодиализа.
Опухолевой перикардит
Новообразования в полости перикарда чаще всего являются следствием метастазирования или прорастания рака легких, молочной железы или лимфомы. Первичные опухоли перикарда встречаются редко. При злокачественном выпоте в полости перикарда накапливается большое количество геморрагической жидкости, что нередко приводит к развитию такого тяжелого осложнения, как тампонада сердца (см. далее).
Перикардит после лучевой терапии
Перикардит может развиваться как осложнение ранее проводившейся лучевой терапии (например, при опухолях органов грудной клетки), особенно если суммарная доза облучения области средостения превышала 4000 рад. Радиационное поражение тканей сопровождается местной воспалительной реакцией, выпотом в полость перикарда и развитием фиброза. Цитологическое исследование перикардиальной жидкости позволяет провести дифференциальный диагноз между лучевым и опухолевым перикардитом.
Перикардит при заболеваниях соединительной ткани
Перикардит наблюдается при многих заболеваниях соединительной ткани, включая системную красную волчанку, ревматоидный артрит, системную склеродермию. Так, у 20—40% больных системной красной волчанкой в момент обострения заболевания отмечаются явные клинические признаки перикардита. Адекватное лечение основного заболевания обычно сопровождается исчезновением симптомов перикардита.
Перикардит, вызванный приемом лекарственных средств
Перикардит может развиваться на фоне приема некоторых препаратов, вызывающих развитие волчаночного синдрома. К числу таких препаратов относятся антиаритмическое средство прокаинамид и вазодилататор гидралазин. После отмены препаратов симптомы перикардита, как правило, исчезают.
Патогенез
Для перикардита, как и любого другого воспалительного процесса, характерны три стадии: 1) локальное расширение сосудов и транссудация в полость перикарда жидкости, с низкой концентрацией белка и практически не содержащей клеток, 2) повышение проницаемости сосудистой стенки и проникновение в полость перикарда белков, 3) экссудация и лейкоцитарная инфильтрация, сначала нейтрофилами, а затем мононуклеарными клетками.
Лейкоциты играют важнейшую роль в воспалительных реакциях, уничтожая болезнетворные микроорганизмы и аутоиммунные комплексы. Однако секретируемые этими клетками вещества могут усиливать воспалительную реакцию, вызывая боль, локальное повреждение ткани и общие симптомы (например, повышение температуры тела). Очевидно, что ответ иммунной системы на поражение перикарда может сопровождаться значительным повреждением тканей и выраженными клиническими проявлениями.
Патология
Патологические проявления при перикардите зависят от характера основного заболевания и тяжести воспаления. При серозном перикардите в полости перикарда выявляют небольшое количество полиморфноядерных лейкоцитов, лимфоцитов и макрофагов. Экссудат — это жидкость, секретируемая мезотелиальными клетками, выстилающими серозный листок перикарда. Эти изменения представляют собой раннюю воспалительную реакцию, типичную для любых форм острого перикардита.
Серозно-фибринозный перикардит — наиболее распространенная морфологическая форма заболевания. В полости перикарда накапливается экссудат, содержащий большое количество белков плазмы крови, в том числе фибриноген. Фибриноген может превращаться в фибрин с появлением в полости перикарда грубых, ворсинчатых сгустков (на поперечном срезе перикард имеет характерный вид «бутерброда с маслом»). Отмечается утолщение висцерального и париетального перикарда, между которыми могут образовываться спайки. В некоторых случаях спаечный процесс может приводить к формированию грубых рубцов, ограничивающих подвижность и диастолическое наполнение камер сердца (констриктивный перикардит, см. далее).
Гнойный перикардит — это следствие интенсивной воспалительной реакции, чаще всего возникающей на фоне бактериальной инфекции. Серозные поверхности перикарда эритематозные, покрыты гнойным экссудатом.
Геморрагический перикардит, при котором экссудат в полости перикарда содержит кровь, характерен для туберкулезного и опухолевого поражения перикарда.
Клиническая картина
АНАМНЕЗ
Типичные симптомы острого перикардита — боль в груди и лихорадка (таблица 14.2). Боль обычно интенсивная, локализована за грудиной и в области сердца слева, может иррадиировать в спину и область левой трапециевидной мышцы. В отличие от боли при ишемии или инфаркте миокарда, боль при перикардите длительная и острая, усиливается при глубоком вдохе или кашле и уменьшается в положении сидя или лежа на животе. При остром перикардите нередко наблюдается одышка, не связанная с физической нагрузкой, но обусловленная страхом боли во время глубокого вдоха.
Идиопатический, или вирусный, перикардит обычно наблюдается у молодых, ранее не болевших людей. На другие формы перикардита у лиц с заболеваниями, перечисленными в таблице 14.1, могут указывать острая, усиливающаяся при вдохе боль в груди и лихорадка.
Таблица 14.2. Клинические признаки острого перикардита
1. Боль в груди, усиливающаяся на вдохе
2. Лихорадка
3. Шум трения перикарда
4. Изменения ЭКГ
ФИЗИКАЛЬНЫЙ ОСМОТР
При остром перикардите выслушивают грубый шум трения перикарда, возникающий при трении воспаленных листков перикарда друг о друга. Аускультацию проводят с помощью фонендоскопа в положении больного наклонившись вперед, на выдохе (перикард смещается ближе к грудной клетке). При развернутой форме заболевания выделяют 3 компонента шума трения перикарда, соответствующие фазам наибольшей подвижности сердца: сокращение и расслабление желудочков и сокращение пред-' сердий.
Шум трения перикарда имеет преходящий характер и может исчезать за время, прошедшее между двумя осмотрами.
Инструментальные исследования
Боль, усиливающаяся при вдохе и уменьшающаяся в положении сидя или лежа на животе, а также шум трения перикарда являются патогномоничными симптомами острого перикардита. Вместе с тем, некоторые инструментальные исследования позволяют подтвердить диагноз и оценить риск возможных осложнений острого перикардита.
Изменения ЭКГ, которые регистрируются у 90% больных острым перикардитом, облегчают проведение дифференциального диагноза с другими заболеваниями сердечно-сосудистой системы, например, острым ИМ. К типичным для острого перикардита изменениям ЭКГ, отражающим воспаление прилегающих участков миокарда, относят диффузный подъем сегмента STbo всех отведениях, кроме aVR и V] (рис. 14.1). Нередко отмечают депрессию сегмента PR, которая отражает нарушение реполяризации предсердий вследствие воспалительного процесса. Изменения на ЭКГ при остром перикардите отличаются от таковых при остром ИМ, для которого характерен подъем сегмента ST только в тех отведениях, которые соответствуют локализации инфаркта.
Для выявления и оценки гемодинамической значимости плеврального выпота больным нередко проводят эхокардиографическое исследование.
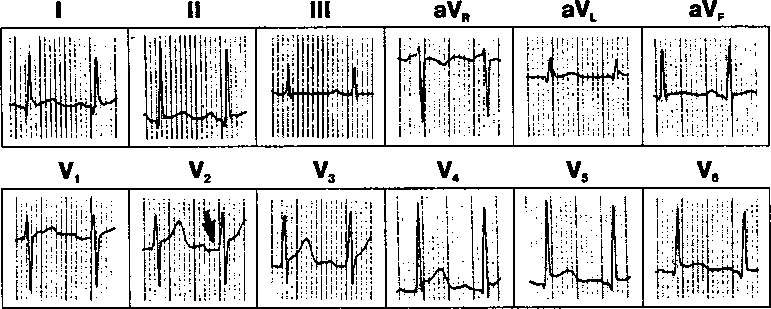
Рис. 14.1. Электрокардиограмма при остром перикардите. Диффузный подъем сегмента ST.
Также обратите внимание на депрессию сегмента PR (стрелка)
Кроме того, для выявления предполагаемой причины перикардита у больных проводят 1) кожную туберкулиновую пробу, 2) серологические анализы (например, на антинуклеарный и ревматоидный факторы при подозрении на заболевания соединительной ткани), 3) тщательный физикальный осмотр, рентгенографию грудной клетки и маммографию для выявления злокачественных новообразований, в первую очередь — легких и молочной железы. Перикардиоцентез (пункция перикарда и удаление перикардиальной жидкости) при неосложненном остром перикардите имеет небольшую диагностическую ценность и показан только при значительном выпоте в перикард или при явных симптомах сдавления полостей сердца (см. далее).
Лечение
Идиопатический, или вирусный, перикардит обычно проходит самостоятельно через 1—3 недели. Лечение больных этой категории включает покой (для уменьшения трения воспаленных листков перикарда) и назначение обезболивающих и противовоспалительных средств (аспирин, другие нестероидные противовоспалительные препараты). Пероральные препараты кортикостероидов эффективны при выраженных или рецидивирующих болях, но противопоказаны при неосложненном перикардите в силу их побочных эффектов, а также из-за того, что даже постепенная отмена кортикостероидов нередко сопровождается возобновлением симптомов перикардита.
Лечение больных, у которых перикардит развился после ИМ, во многом схоже и также включает покой и прием аспирина. В связи с риском кровоизлияния в полость перикарда, антикоагулянты, часто применяемые при лечении больных острым ИМ, относительно противопоказаны.
Гнойный перикардит требует более активного лечения, включая дренаж полости перикарда и интенсивную терапию антибиотиками, однако даже при такой терапии смертность при нем остается очень высокой. Туберкулезный перикардит требует длительной комбинированной антитуберкулезной терапии. Уремический перикардит часто проходит после интенсивного гемодиализа. Опухолевой перикардит обычно указывает на метастазирующий рак, и в этих случаях возможна, к сожалению, только паллиативная терапия (лучевая или химиотерапия).
ВЫПОТ В ПОЛОСТЬ ПЕРИКАРДА
Этиология
В норме полость перикарда содержит от 15 до 50 мл перикардиальной жидкости — ультрафильтрат плазмы, секретируемый мезотелиальными клетками, выстилающими серозный слой. Однако больший объем жидкости может накапливаться при любых формах острого перикардита, описанных выше.
Кроме того, невоспалительный серозный выпот может быть результатом 1) повышенной капиллярной проницаемости (например, при тяжелом гипотиреозе), 2) повышенного капиллярного гидростатического давления (например, при застойной сердечной недостаточности), или 3) сниженного онкотического давления плазмы (например, при циррозе печени или нефротическом синдроме). При обструкции лимфатических протоков, чаще всего — в результате новообразования или туберкулеза, в перикарде может накапливаться лимфа.
Патофизиология
Поскольку перикард является относительно плотной структурой, взаимосвязь между его внешним объемом и давлением не является линейной (рис. 14.2, кривая А). Обратите внимание, что начальная часть кривой сглажена, указывая на то, что при обычно небольшом объеме перикарда незначительное увеличение перикардиальной жидкости ведет к только небольшому повышению давления. Однако когда внутриперикардиаль-ный объем переходит критический уровень (стрелка), нерастяжимость перикарда приводит к резкому увеличению давления. В этой точке даже небольшое увеличение объема может привести к резкому повышению давления на сердце.
Останется ли выпот в перикарде без клинических проявлений или из-за него возникнут симптомы компрессии сердца определяется: 1) объемом жидкости, 2) скоростью накопления жидкости и 3) эластичностью перикарда.
Резкое увеличение перикардиального объема, например, при травме грудной клетки с кровоизлиянием в полость перикарда, приводит к значительному повышению перикардиального давления (рис. 14.2, крутая часть кривой А) и возникновению условий для выраженной компрессии камер сердца. Даже небольшое количество жидкости может вызывать
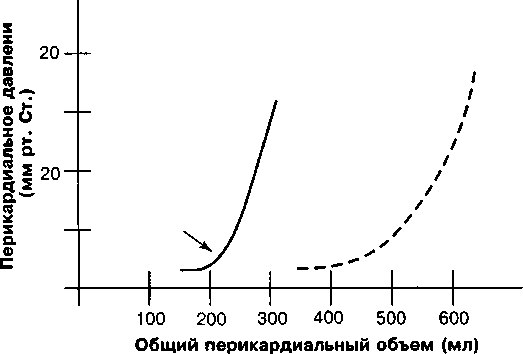
Рис. 14.2. Схематическое представление взаимосвязи объема и давления в нормальном перикарде. (А). При самом низком уровне давления небольшое увеличение объема приводит к небольшому увеличению давления. Однако, когда предел растяжимости перикарда достигнут (стрелка), кривая резко идет вверх, и в дальнейшем небольшое увеличение внутриперикардиа-льного объема приводит к значительному увеличению давления. Б. Длительное медленное накопление жидкости позволяет перикарду постепенно растягиваться со временем, так что кривая смещается вправо, в полости перикарда могут накапливаться значительно большие объемы жидкости без существенного увеличения давления. (Перепечатано из Freeman GL, LeWinter ММ. Pericardial adaptations during chronic dilatation in dog. Circ Res 1984;54:294)
значительное повышение давления, если перикард утрачивает эластич-ность, например, при опухолевом процессе или фиброзе. Напротив, при медленном накоплении выпота в полости перикарда (в течение недель и месяцев), перикард растягивается постепенно; при этом кривая объема-давления смещается вправо (рис. 14.2, кривая Б). Благодаря такой адаптации, в полости перикарда могут накапливаться большие объемы (например, 1—2 литра) без значительного повышения внутриперикардиаль-ного давления.
Клиническая картина
Клинические проявления выпота в полости перикарда чрезвычайно вариабельны. Так, больной со значительным выпотом может не иметь симптомов, может жаловаться на тупую постоянную боль в левой половине грудной клетки или поступить с признаками тампонады сердца (см. ниже). Более того, выпот может вызывать симптомы, обусловленные сдавлением прилегающих структур — дисфагию (затрудненное глотание из-за сдавления пищевода), одышку (чувство нехватки воздуха вследствие сдавления легких), охриплость голоса (в результате сдавления возвратного гортанного нерва) или икоту (в результате раздражения диафрагмального нерва).
При осмотре (таблица 14.3) большое количество жидкости в полости перикарда «изолирует» сердце от грудной клетки и сердечные тоны могут быть приглушены. Шум трения перикарда, который выслушивается в острой фазе перикардита, может исчезнуть, когда значительный выпот разделяет воспаленные листки перикарда друг от друга. Может отмечаться тупой перкуторный звук слева над углом лопатки, известный как симптом Эварта, обусловленный ателектазами в результате значительного увеличения полости перикарда.
Таблица 14.3. Клинические признаки значительного выпота в полость перикарда
1. Глухие тоны сердца
2. Ослабление шума трения перикарда
3. Симптом Эварта (тупой перкуторный звук над задними отделами левого легкого)
Диагностика
При небольшом выпоте в полости перикарда рентгенограмма грудной клетки может быть нормальной. Однако если накапливается больше чем 250 мл жидкости, то контуры сердца увеличиваются, приобретая шаровидную, симметричную форму. При значительном выпоте на ЭКГ регистрируется снижение амплитуды комплексов вследствие изолирующего эффекта окружающей жидкости. При наличии очень большого выпота амплитуда комплекса QRS может изменяться от сокращения к сокращению; это является результатом постоянного изменения электрической оси сердца, когда сердце перемещается из стороны в сторону в пределах значительно увеличившегося по объему перикарда.
Наиболее ценным лабораторным тестом при оценке выпота в полость перикарда является эхокардиография (рис. 14.3), которая позволяет выявить выпот, начиная с 20 мл. Этот неинвазивный метод позволяет рассчитать объем жидкости, в полости перикарда, определить, нарушено ли наполнение желудочка и, при необходимости, помочь в правильном выборе точки пункции при перикардиоцентезе.
Лечение
Если причина выпота известна, то терапия должна быть направлена на устранение основного заболевания (например, интенсивный гемодиализ при уремическом выпоте). Если причина не известна, то необходимость проведения перикардиоцентеза (удаление жидкости из полости перикарда) определяется клиническим состоянием больного. Однако если результаты нескольких последовательных исследований указывают на постепенное увеличение объема перикарда или появляются признаки гемодинамически значимого сдавления камер сердца, то перикардиоцентез проводится с лечебной целью и для анализа перикардиальной жидкости.
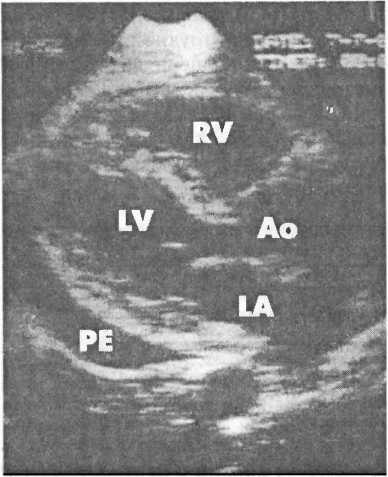
Рис. 14.3. Двухмерная эхокардиография (вдоль длинной парастернальной оси) при небольшом выпоте в полость перикарда (РЕ) по задней стенке левого желудочка (LV). Ао — корень аорты, LA — левое предсердие; RV — правый желудочек
ТАМПОНАДА СЕРДЦА
Прямой противоположностью бессимптомного выпота в полость перикарда является тампонада сердца. При этом состоянии перикардиальная жидкость накапливается под высоким давлением, сдавливает полости сердца и в значительной степени ограничивает его наполнение. В результате ударный объем ЛЖ и сердечный выброс снижаются, что может приводить к резкому падению АД, шоку и смерти больного.
Этиология
Острый перикардит любой этиологии (таблица 1) может прогрессировать до тампонады сердца, но наиболее часто это осложнение наблюдается при опухолевом, вирусном или уремическом перикардите. Острое кровоизлияние в полость перикарда, являющееся одной из важных причин тампонады сердца, возникает в результате 1) тупой или проникающей травмы грудной клетки, 2) разрыва свободной стенки ЛЖ при ИМ (см. главу 7) или 3) расслоения аневризмы аорты (см. главу 15).
Патофизиология
В результате напряжения, создаваемого окружающей перикардиальной жидкостью, сердце сдавливается, а диастолическое давление внутри каждой полости становится повышенным и равным давлению в полости перикарда. Патофизиологические последствия этого показаны на рисунке 14.4. Поскольку наполнение полостей сердца нарушено, давление в системных и легочных венах повышается, так как нормальный возврат крови к сердцу затруднен. Повышение системного венозного давления приводит к появлению признаков правожелудочковой недостаточности (набухание яремных вен, гепатомегалия, периферические отеки), в то время как высокое давление в легочных венах может быть причиной застоя в легких. В дополнение, уменьшение наполнения желудочков во время диастолы снижает систолический ударный объем, вследствие чего уменьшается сердечный выброс.
Эти нарушения запускают компенсаторные механизмы, направленные на поддержание перфузии ткани, посредством (первоначально) активации симпатической нервной системы (см. главу 9). При невозможности удаления выпота из полости перикарда развивается неадекватная перфузия жизненно важных органов и шок, что приводит к неизбежной смерти.
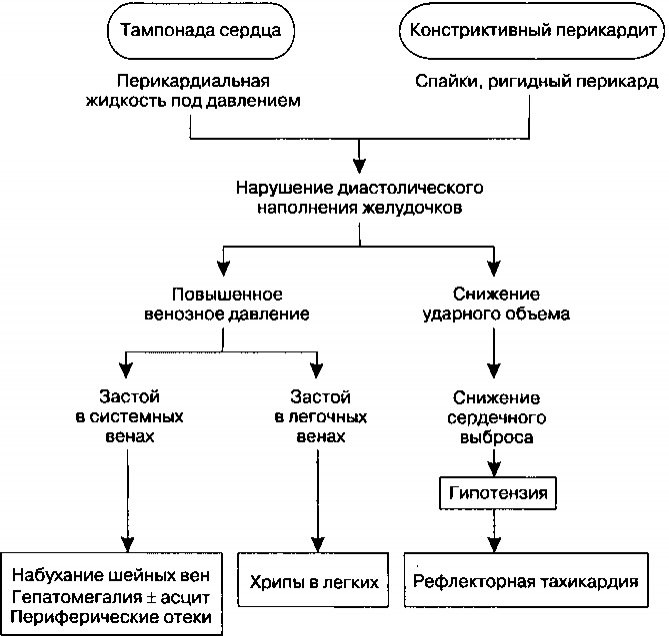
Рис. 14.4. Патофизиология тампонады сердца и констриктивного перикардита. Симптомы (в прямоугольной рамке) возникают в результате нарушения диастолического наполнения желудочков без нарушения их сократимости во время систолы
Клиническая картина
Тампонада сердца должна быть заподозрена у любого больного с диагностированным перикардитом, выпотом в полость перикарда или травмой грудной клетки, у которого возникли симптомы застоя в системных венах и сниженного сердечного выброса (таблица 14.4). Основные физикальные признаки тампонады сердца включают: 1) набухание яремных вен, 2) артериальную гипотензию, и 3) глухие сердечные тоны при аускультации вследствие изолирующего эффекта выпота. Другие признаки включают синусовую тахикардию и парадоксальный пульс (см. ниже). Одышка и учащенное дыхание являются отражением застоя в легких, а также снижения поступления кислорода к периферическим тканям.
Таблица 14.4. Клинические признаки тампонады сердца
1. Набухание шейных вен
2. Артериальная гипотензия и парадоксальный пульс
3. Тупой звук при перкуссии прекардиальной области
4. Синусовая тахикардия
Если тампонада сердца развивается внезапно, то наиболее ярко проявляются симптомы выраженной артериальной гипотензии, включая потерю сознания и возбуждение. Однако если выпот формируется более медленно, в течение недели, то больные жалуются на слабость (низкий сердечный выброс) и периферические отеки (правожелудочковая недостаточность).
Парадоксальный пульс является важным физикальным признаком тампонады сердца, который может быть измерен у постели больного с помощью манжетки для манометра. Он выражается в периодическом снижении систолического артериального давления (> 10 мм рт. ст.) во время нормального вдоха.
Парадоксальный пульс не является действительно «парадоксальным»; в меньшей степени он присутствует и в норме. Действительно, расширение грудной клетки во время вдоха вызывает снижение внутригрудного давления по сравнению с вдохом. Это способствует возврату венозной крови в грудную клетку и увеличивает наполнение правого желудочка (ПЖ). Временное увеличение размеров ПЖ смещает межжелудочковую перегородку влево, что несколько уменьшает наполнение левого желудочка (ЛЖ). Таким образом, в норме ударный объем ЛЖ и систолическое артериальное давление немного снижаются во время вдоха.
При тампонаде сердца этот механизм усиливается, так как оба желудочка имеют сниженный, фиксированный объем вследствие внешнего сдавления плотной перикардиальной жидкостью. В этом случае увеличение объема ПЖ и смещение межжелудочковой перегородки влево (во время вдоха) оказывают пропорционально больший эффект на нарушение наполнения ЛЖ. Таким образом, при тампонаде сердца наблюдается значительно большее снижение ударного объема ЛЖ (и, следовательно, систолического АД) во время вдоха.
Парадоксальный пульс не является диагностическим признаком тампонады сердца, потому что он может наблюдаться при других состояниях, сопровождающийся усилением вдоха, например, при тяжелой бронхиальной астме и хроническом обструктивном заболевании легких.
Методы диагностики
Эхокардиография является наиболее ценным неинвазивным методом оценки риска тампонады сердца у больных с выпотом в полость перикарда. Важным показателем высокого давления перикардиальной жидкости является сдавление правого желудочка и правого предсердия во время диастолы (см. рис. 3.12). В дополнение, эхокардиографическое исследование помогает провести дифференциальный диагноз между тампонадой сердца и другими причинами низкого сердечного выброса, как, например, систолическая дисфункция левого желудочка.
Определяющей диагностической процедурой при тампонаде сердца является катетеризация сердца с измерением внутрисердечного и внутри-перикардиального давления, обычно сочетающаяся с терапевтическим перикардиоцентезом, как описано в следующем разделе.
Лечение
Удаление создающей высокое давление перикардиальной жидкости является единственной мерой, способной устранить угрожающие жизни нарушения. Перикардиоцентез лучше всего проводить в лаборатории, предназначенной для катетеризации сердца, в которой можно оценить гемодинамический эффект удаления жидкости. Больной находится в по-лусидячем положении под углом 45° для обеспечения сбора выпота, и игла вводится в полость перикарда, несколько ниже мечевидного отростка для того, чтобы избежать травмы коронарных артерий. После этого в полость перикарда устанавливается катетер, который подсоединяют к датчику для измерения давления. Другой катетер устанавливается через системную вену в правые отделы сердца, после чего сравнивают одновременно зарегистрированные показания внутрисердечного и внутриперикар-диального давления. При тампонаде сердца давление в полости перикарда повышено и равно диастолическим давлениям в камерах сердца; все диастолические давления в камерах сердца повышены в одинаковой степени вследствие окружающей компрессирующей силы, создаваемой выпотом.
Кроме того, нарушаются показатели давления в правом предсердии, которое равно давлению в яремных венах при физикальном осмотре (рис. 14.5). У здоровых лиц во время диастолы, когда давление в правом предсердии снижено и трикуспидальный клапан открыт, кровь быстро перетекает из правого предсердия в ПЖ, что сопровождается быстрым снижением давления в ПП («у»-спад). Однако, при тампонаде перикардиальная жидкость сдавливает ПЖ и препятствует его быстрому расширению. Таким образом, ПП не может освободиться быстро и у-спад становится более пологим.
После успешного перикардиоцентеза давление в полости перикарда возвращается к норме (приблизительно 0 мм рт. ст.), и отличается от дав-
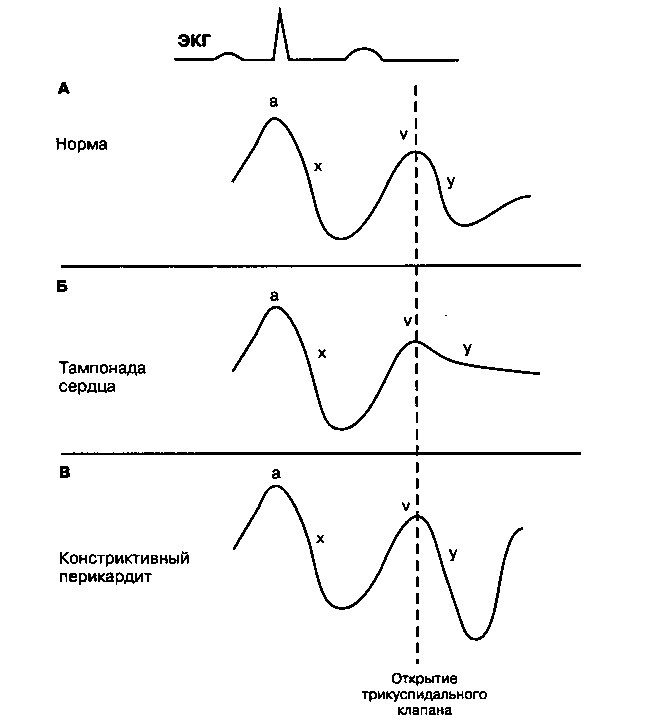
Рис. 14.5. Кривая давления в правом предсердии (или яремных венах). А. Норма. Начальная волна «а» соответствует сокращению предсердий. Волна «V» отражает пассивное заполнение предсердий во время систолы, когда трикуспидальный и митральный клапаны закрыты. После открытия трикуспидального клапана давление в правом предсердии снижается («у»-спад) по мере того, как кровь заполняет правый желудочек. Б. Тампонада сердца. Высокое давление перикардиальной жидкости сдавливает сердце, нарушая наполнение правого желудочка, при этом «у»-спад сглаживается. В. Констриктивный перикардит. Самая ранняя фаза диастолического наполнения не нарушена, поэтому у-спад не уплощается. Y-спад кажется более крутым, так как он начинается при более высоком, чем в норме, давлении в правом предсердии. Волна «с» (см. главу 2) на кривой давления в правом предсердии не показана
лений в камерах сердца, которые также снижаются до нормальных уровней. Кроме того, на кривой давления в ПП вновь отмечается нормальный у-спад. После первоначальной аспирации жидкости перикардиальный катетер может быть оставлен на месте в течение одного-двух дней для обеспечения более полного удаления выпота.
После получения перикардиальная жидкость должна быть исследована (окрашивание, культивирование) на наличие бактерий, грибов и Mycobacterium tuberculosis (туберкулез), а также необходимо провести цитологическое исследование для выявления опухолевых клеток. При рецидивах (повторный значительный выпот в полость перикарда или тампонада сердца) может быть проведен повторный перикардиоцентез; более радикальной процедурой предотвращения повторной тампонады сердца является частичное или полное хирургическое удаление перикарда.
КОНСТРИКТИВНЫЙ ПЕРИКАРДИТ
Другое тяжелое осложнение заболевания перикарда — констриктивный перикардит. Это состояние встречается нечасто, но требует изучения в связи со сходством клинической картины с другими, более распространенными заболеваниями. Кроме того, несмотря на выраженную симптоматику диагностированный констриктивный перикардит полностью излечим.
Этиология и патогенез
В начале двадцатого столетия туберкулез являлся основной причиной констриктивного перикардита, но в настоящее время в развитых странах такие случаи встречаются значительно реже. Сегодня наиболее часто диагностируется «идиопатический» констриктивный перикардит (например, через несколько месяцев или лет после идиопатического/вирусного острого перикардита). Вместе с тем, констриктивный перикардит может развиться после перикардита любой этиологии (таблица 14.1).
Морфология
После эпизода острого перикардита выпот в полости перикарда обычно постепенно рассасывается. Однако у тех больных, у которых позднее возникает констриктивный перикардит, перикардиальная жидкость подвергается организации с последующим сращиванием листков перикарда и образованием фиброзных спаек. У некоторых больных происходит кальцификация прилегающих слоев, что еще больше повышает жесткость перикарда.
Патофизиология
Патофизиологические нарушения при констриктивном перикардите наблюдаются во время диастолы; сокращение желудочков в систолу нормальное. Ригидный, покрытый рубцами перикард окружает сердце и препятствует нормальному наполнению его камер. Во время диастолы, когда кровь перетекает из правого предсердия в правый желудочек, размеры ПЖ увеличиваются и быстро достигают пределов, возможных при нерастяжимом перикарде. В этот момент дальнейшее наполнение ПЖ внезапно прекращается, что ограничивает и венозный возврат в правое предсердие. Следовательно, давление в системных венах повышается, и появляются признаки правожелудочковой недостаточности. Кроме того, недостаточное наполнение левого желудочка вызывает снижение ударного объема, сердечного выброса и, следовательно, снижение артериального давления.
Клиническая картина
Симптомы констриктивного перикардита обычно развиваются в течение месяцев или лет. Они возникают в результате: 1) снижения сердечного выброса (слабость, артериальная гипотензия, рефлекторная тахикардия), и 2) повышения давления в системных венах (набухание яремных вен, гепатомегалия с асцитом, периферические отеки). Так как наиболее выраженными физикальными признаками нередко являются внезапно развившаяся гепатомегалия и асцит, у больных этой категории часто ошибочно диагностируются цирроз печени или опухоль органов брюшной полости. Только после тщательного осмотра яремных вен удается выяснить, что причина заболевания связана с сердечно-сосудистой системой, и после этого установить единственный правильный диагноз констриктивного перикардита.
При оценке состояния сердечно-сосудистой системы у больных с выраженной кальцификацией и констрикцией перикардита может выслушиваться ранний диастолический шум после S2 (см. главу 2). Этот шум вызван резким прекращением диастолического наполнения желудочков вследствие того, что перикард утратил растяжимость.
В отличие от тампонады сердца, констриктивный перикардит обычно не приводит к возникновению парадоксального пульса (т. е. снижению артериального давления во время вдоха). Напомним, что при тампонаде сердца этот признак отражает увеличение наполнения правого желудочка за счет сниженного наполнения ЛЖ. Однако при констриктивном перикардите отрицательное внутригрудное давление, создаваемое на вдохе, не передается через ригидный перикард правым отделам сердца; следовательно, увеличения наполнения правого желудочка во время вдоха не происходит. Когда больной с тяжелым констриктивным перикардитом делает вдох, отрицательное внутригрудное давление притягивает кровь в грудную клетку, однако она не поступает в сдавленные правые камеры сердца. Таким образом, возросший венозный возврат накапливается в системных венах грудной клетки, вызывая набухание шейных вен на вдохе (симптом Куссмауля). Напротив, при нормальной физиологической реакции вдох сопровождается снижением давления в яремных венах по мере того, как венозный возврат заполняет ПЖ. Типичные эффекты, которые дыхание оказывает у больных с заболеванием перикарда, представлены ниже:
Констриктивный перикардит |
Тампонада сердца |
|
Парадоксальный пульс |
— |
+ |
Симптом Куссмауля |
+ |
— |
Методы диагностики
При констриктивном перикардите на рентгенограмме грудной клетки наблюдаются нормальные или немного увеличенные контуры сердца. Кальцификация перикарда выявляется у 50% больных. На ЭКГ обычно регистрируют только неспецифические изменения сегмента ST и зубца Т, хотя нередко наблюдаются предсердные аритмии.
Эхокардиографические признаки констриктивного перикардита малоинформативны: перикард (если виден) утолщен; камеры желудочков небольшие, значительно сужены, диастолическое наполнение резко прекращается в раннюю диастолу, когда камеры сердца достигают пределов растяжимости ригидного перикарда.
КТ и МРТ более информативны, чем эхокардиография, при оценке анатомии и толщины перикарда. Наличие перикарда с нормальной толщиной, по данным этих исследований, обычно является надежным указанием на отсутствие констриктивного перикардита.
Диагноз констриктивного перикардита подтверждается катетеризацией сердца. Существует три основных признака: 1) повышение и уравнивание диастолических давлений в каждой камере сердца, 2) на кривых давления в правом и левом желудочках отмечается «диастолическая впадина и плато» (рис. 14.6)) этот признак отражает кровоток в желудочки в самом начале диастолы, сразу после открытия трикуспидального и митрального клапанов, с последующим резким прекращением наполнения, когда дальнейшее расширение желудочков невозможно из-за окружающего ригидного перикарда, 3) крутой у-спад на кривой давления в правом предсердии (рис. 14.5). После открытия трикуспидального клапана кровь быстро переходит из правого предсердия в правый желудочек за короткий период, предшествующий прекращению наполнения. В отличие от этого, при тампонаде сердца внешняя сдавливающая сила на протяжении всего сердечного цикла препятствует быстрому наполнению желудочков (даже во время ранней диастолы), что делает у-спад более пологим.
Клинические и гемодинамические признаки констриктивного перикардита могут быть схожи с таковыми при рестриктивной кардиомиопатии (см. главу 10) также, не слишком распространенном заболевании. Дифференциальная диагностика между этими состояниями крайне важна, так как констриктивный перикардит поддается лечению, а рестриктивная кардиомиопатия в большинстве случаев — нет. Биопсия миокарда позво-
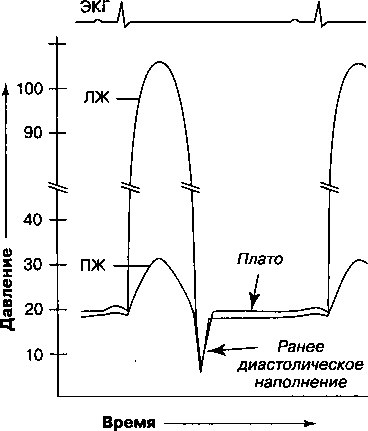
Рис. 14.6. Кривые давления в левом (ЛЖ) и правом (ПЖ) желудочках при констриктивном перикардите. Раннее диастолическое наполнение резко прекращается, как только объем желудочков достигает пределов, заданных растяжимостью пораженного перикарда («плато»). На протяжении большей части диастолы давления в ЛЖ и ПЖ повышены и практически не изменяются
ляет отличить эти заболевания (при констриктивном перикардите результаты биопсии миокарда обычно нормальные, а при рестриктивной кардиомиопатии — изменены).
Лечение
Единственное эффективное лечение тяжелого констриктивного перикардита заключается в хирургическом удалении перикарда. Симптомы и признаки сдавления могут некоторое время сохраняться вследствие повышенной жесткости прилежащих к перикарду отделов миокарда, но в итоге симптоматическое улучшение наблюдается у 90% больных, которым была проведена эта процедура.
ЗАКЛЮЧЕНИЕ
1. Наиболее часто встречаемой формой перикардита является острый идиопатический/вирусный перикардит, который обычно проходит самостоятельно. Многие тяжелые формы перикардита возникают на фоне заболеваний, перечисленных в таблице 14.1.
2. Типичные признаки острого перикардита включают: 1) боль в груди, усиливающуюся на вдохе, 2) лихорадку, 3) шум трения перикарда, 4) диффузный подъем сегмента ST на ЭКГ (часто сочетающийся с депрессией сегмента PR).
3. Осложнения перикардита включают тампонаду сердца (накопление перикардиальной жидкости под высоким давлением, которая сдавливает камеры сердца) и констриктивный перикардит (ограничение наполнения камер сердца вследствие ригидности окружающего перикарда).