Диагностика аритмий сердца
В предыдущей главе мы говорили о механизмах возникновения аритмий сердца, а в этой основное внимание будет уделено диагностике и лечению некоторых наиболее распространенных нарушений сердечного ритма, перечисленных в таблице 12.1.
Обследование больного с нарушением ритма сердца должно дать ответы на 5 основных вопросов:
1. Тип аритмии: Какое нарушение ритма сердечных сокращений у больного?
2. Патогенез: Какие механизмы лежат в его основе?
3. Причина: Какие условия или заболевания провоцируют возникновение аритмии?
4. Клиническая картина: Каковы клинические проявления этой аритмии?
5. Лечение: Какое лечение показано больному?
БРАДИАРИТМИИ
Брадиаритмия — это патологическое снижение ритма сердечных сокращений < 60 уд/мин, возникающее в результате нарушения образования или проведения импульса возбуждения (например — блокады проведения).
Синусовый узел
СИНУСОВАЯ БРАДИКАРДИЯ
Синусовая брадикардия (рис. 12.1) — это замедление частоты нормальных сокращений сердца до уровня менее 60 уд/мин вследствие снижения активности синусового узла. Уменьшение частоты сердечных сокращений (ЧСС) часто наблюдается у хорошо тренированных спортсменов и здоровых лиц пожилого возраста в состоянии покоя, и, следовательно, обязанность врача дифференцировать не требующую лечения брадикардию от патологического урежения ритма сердца. При дифференциальной диагностике большое значение имеет возраст больного, наличие фонового сердечно-сосудистого заболевания, степень увеличения ЧСС на фоне физической нагрузки.
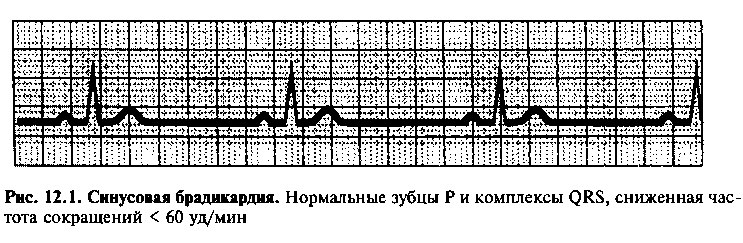
Причиной синусовой брадикардии нередко является повышение тонуса парасимпатической нервной системы или угнетение автоматизма синусового узла. Урежение ритма сердечных сокращений может быть нормальной физиологической реакцией (например, у спортсменов или пожилых лиц), возникать на фоне приема лекарственных средств (Р-адреноблока-торов, верапамила, дилтиазема) или развиваться при некоторых патологических состояниях и заболеваниях (гипотермия, гипотериоз и пр.).
Синусовая брадикардия обычно не сопровождается клиническими проявлениями, но при выраженном урежении ЧСС больные могут жаловаться на утомляемость или обмороки. Лечение необходимо только при появлении у больных явных клинических симптомов. В этих случаях активная терапия антихолинергическими средствами (например, атропин внутривенно) или p-адренергическими препаратами (изопротеренол) способствует временному увеличению ЧСС. При хронической брадикардии, сопровождающейся клиническими проявлениями, показана установка постоянного водителя ритма.
Таблица 12.1. Наиболее распространенные нарушения сердечного ритма
Локализация |
Брадиаритмия |
Тахиаритмия |
Синусовый узел |
Синусовая брадикардия Синдром слабости синусового узла |
Синусовая тахикардия |
Предсердия |
Политопная наджелудочковая тахикардия |
Предсердная экстрасистолия Трепетание предсердий Мерцательная аритмия Пароксизмальные наджелудочковые тахикардии (реципрокные и нереципрокные) |
АВ узел |
Блокада проведения (1, 2, 3 степени) Замещающий узловой ритм |
Реципрокные атриовентрикулярные тахикардии |
Желудочки |
Замещающий желудочковый ритм |
Желудочковая экстрасистолия Желудочковая тахикардия Torsades de pointe Фибрилляция желудочков |
СИНДРОМ СЛАБОСТИ СИНУСОВОГО УЗЛА
Дисфункция синусового узла может обусловливать выраженную вариабельность частоты синусового ритма и развитие синдрома слабости синусового узла (СССУ, рис. 12.2). Приступообразные головокружения,
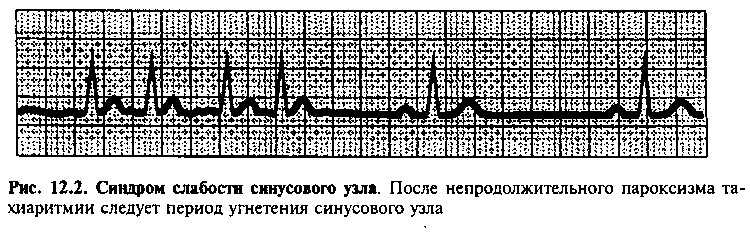
спутанность сознания, синкопальные состояния у больных с СССУ обусловлены временным снижением сердечного выброса на фоне периодически возникающей выраженной брадикардии и/или тахикардии.
Наиболее распространенная форма СССУ, синдром тахикардии-брадикардии, обычно наблюдается у лиц пожилого возраста. Для этого синдрома характерно чередование периодов выраженного урежения ритма синусового узла с приступами мерцания или трепетания предсердий. Лечение больных этой категории включает одновременное назначение антиаритмиче-ских препаратов (для подавления тахиаритмии) и установку постоянного водителя ритма (для предотвращения симптоматической брадиаритмии).
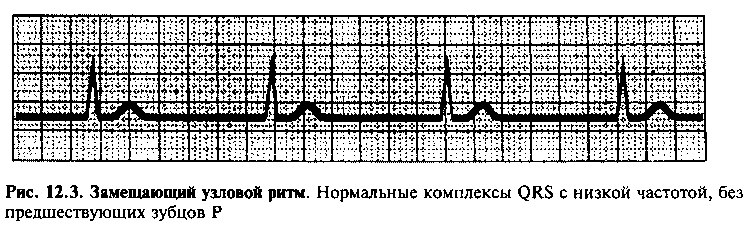
Замещающие ритмы
Подавление активности синусового узла или блокада проведения импульсов могут сопровождаться появлением замещающих ритмов, источником которых являются дистальные центры автоматизма. Замещающие узловые ритмы (рис. 12.3) обусловлены импульсами из АВ-соединения и пучка Гиса. Такие ритмы характеризуются нормальными, узкими комплексами QRS, возникающими с частотой 40—60 мин*1. Комплексам QRS не предшествуют зубцы Р, так как импульс образуется в участках, находящихся дистальнее предсердий. В некоторых случаях на ЭКГ наблюдают ретроградные зубцы Р, указывающие на стимуляцию предсердий из более дистальных отделов проводящей системы. Ретроградные зубцы Р регистрируются после комплексов QRS и в отведениях II, III и aVF являются отрицательными, поскольку предсердия возбуждаются импульсами, приходящими из нижних отделов проводящей системы.
Замещающий желудочковый ритм характеризуется снижением ЧСС до 30—40 уд/мин и широкими комплексами QRS на электрокардиограмме, так как в этом случае импульсы проводятся по другим путям, а не по быстрым волокнам Пуркинье.
Замещающие узловой или желудочковый ритмы — это защитные механизмы, поддерживающие ЧСС при угнетении синусового узла или АВ блокаде. Типичные клинические проявления включают замедление ЧСС и симптомы, связанные со снижением сердечного выброса (головокружение, обмороки). В экстренных случаях при лечении больных этой категории показано внутривенное введение атропина, а при стойком нарушении сердечного ритма — установка искусственного водителя ритма.
Атриовентрикулярный узел
Различают три «степени» блокады проведения импульсов между предсердиями и желудочками.
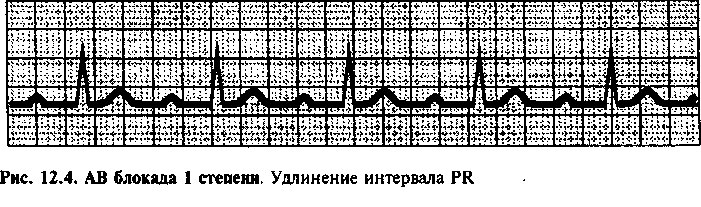
АВ БЛОКАДА 1 СТЕПЕНИ
При АВ блокаде 1 степени отмечается удлинение интервала PR (> 0,2 с, т. е. 5 мелких клеточек на стандартной ЭКГ-бумаге), свидетельствующее об увеличении времени задержки между деполяризацией предсердий и желудочков (рис. 12.4). Как правило, это нарушение является следствием временной или постоянной блокады проведения импульсов в АВ узле. АВ блокада 1 степени может быть вызвана обратимыми нарушениями, например, усилением парасимпатического тонуса, преходящей ишемией АВ узла, действием сердечных гликозидов, p-адреноблокаторов или антагонистов кальция. Постоянная АВ блокада 1 степени обусловлена структурными изменениями миокарда в результате инфаркта миокарда или хронического дегенеративного заболевания проводящей системы сердца. В большинстве случаев АВ блокада 1 степени — это не опасное для жизни состояние, не сопровождающееся клиническими симптомами и не требующее лечения.
АВ БЛОКАДА 2 СТЕПЕНИ
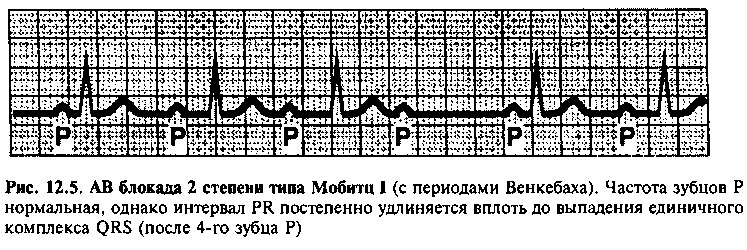
АВ блокада 2 степени характеризуется преходящим нарушением проведения импульсов в АВ узле, при этом за зубцами Р не всегда следуют комплексы QRS. АВ блокаду 2 степени подразделяют на 2 типа: АВ блокада 2 степени типа Мобитц I (с периодами Венкебаха, рис. 12.5) проявляется прогрессирующим от цикла к циклу нарушением проводимости, завершающимся полной блокадой проведения очередного импульса из предсердий к желудочкам. На ЭКГ регистрируются постепенно удлиняющиеся интервалы PR вплоть до выпадения единичного комплекса QRS, после чего весь цикл повторяется. Блокада типа Мобитц I почти всегда развивается на уровне АВ узла. Как правило, АВ блокада 2 степени типа Мобитц I — неопасное нарушение проводимости, которое может наблюдаться у
детей, тренированных спортсменов и лиц с повышенным тонусом блуждающего нерва. Кроме того, преходящая АВ блокада 2 степени типа Мобитц I может развиваться при остром инфаркте миокарда нижней локализации (вследствие усиления тонуса блуждающего нерва). В большинстве случаев такая блокада не требует лечения, однако при возникновении явных клинических проявлений больным показан атропин внутривенно.
АВ блокада 2 степени типа Мобитц II — более опасное нарушение проводимости, при котором выпадению комплекса QRS не предшествует постепенное удлинение интервала PR (рис. 12.6). При блокаде типа Мобитц II иногда выпадают два или более последовательных желудочковых комплекса (на ЭКГ зубцы Р остаются без соответствующих им комплексов QRS), свидетельствуя об АВ блокаде высокой степени (рис. 12.7). Хотя блокада типа Мобитц II иногда развивается на уровне АВ узла, чаще всего она связана с нарушением проведения импульсов в дистальных отделах системы пучка Гиса-волокон Пуркинье. Как следствие, комплексы QRS обычно расширены, напоминают таковые при блокаде правой или


левой ножки пучка Гиса. Этот тип блокады может наблюдаться при обширном инфаркте миокарда или хроническом дегенеративном поражении проводящей системы сердца. В связи с тяжестью фонового заболевания АВ блокада 2 степени типа Мобитц II нередко внезапно трансформируется в полную блокаду, поэтому больным этой категории даже в отсутствие клинических симптомов показана установка электрокардиостимулятора.
АВ БЛОКАДА 3 СТЕПЕНИ
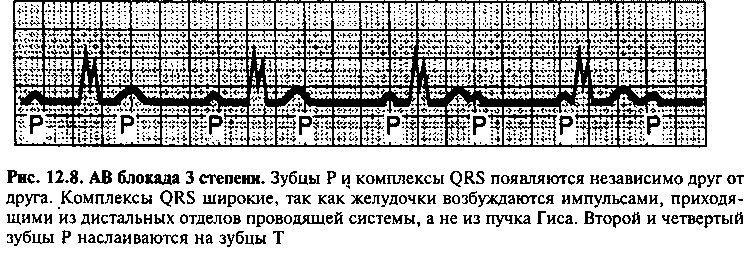
АВ блокада 3 степени (рис. 12.8) возникает в тех случаях, когда проведение импульсов между предсердием и желудочками полностью отсутствует (полная АВ блокада). У взрослых больных наиболее частыми причинами полной АВ блокады являются острый инфаркт миокарда, лекарственная интоксикация (особенно дигиталисом) и хроническое дегенеративное поражение проводящих путей. При АВ блокаде 3 степени сердце разделено на две несвязанные зоны: зубцы Р и комплексы QRS появляются независимо друг от друга, так как предсердия деполяризуются в ответ на импульсы из синусового узла, а желудочки — из эктопического центра с собственной частотой 30—55 уд/мин. Замедление ЧСС при полной АВ блокаде нередко приводит к головокружению и обмороку. Всем больным этой категории показана установка искусственного водителя ритма.
Термин атриовентрикулярная диссоциация характеризует любое нарушение проводимости, при котором предсердия и желудочки возбуждаются и сокращаются независимо друг от друга, при этом на ЭКГ не наблюдают никакой связи между зубцами Р и комплексами QRS. АВ блокада 3 степени — один из примеров атриовентрикулярной диссоциации.
ТАХИАРИТМИИ
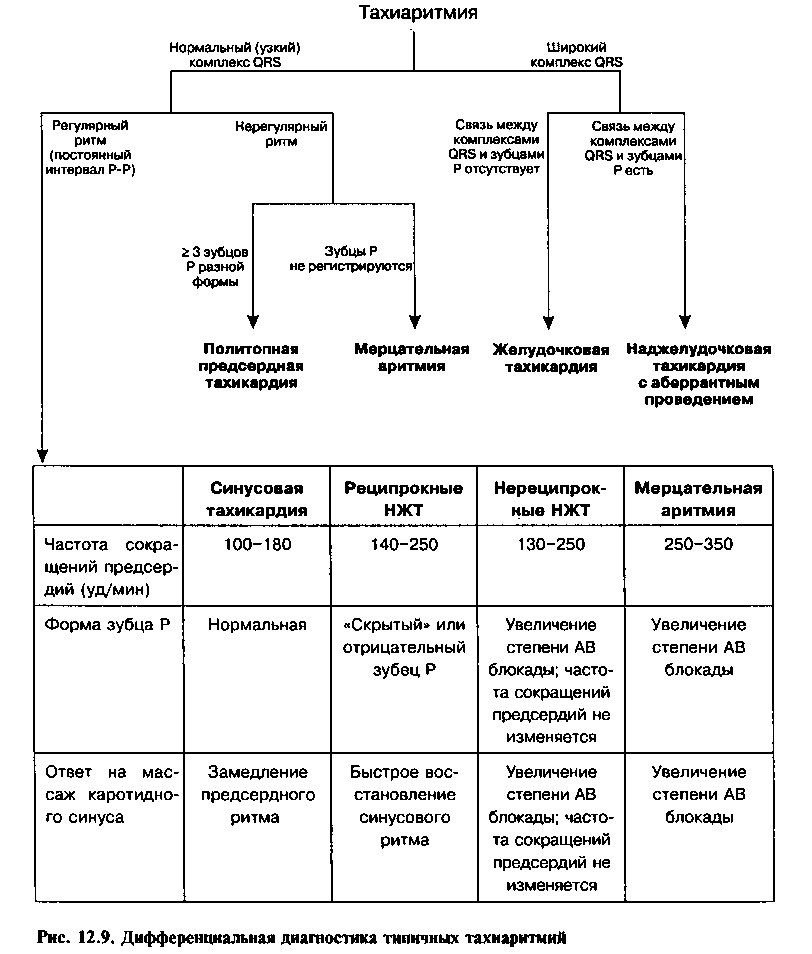
Тахиаритмия диагностируется в тех случаях, когда частота трех или более последовательных сокращений сердца превышает 100 мин'1. В предыдущей главе отмечалось, что причиной тахиаритмии является увеличение частоты генерации импульсов вследствие 1) усиления автоматизма клеток-пейсмекеров; 2) триггерной активности и 3) повторного входа волны возбуждения (re-entry). В зависимости от локализации различают наджелудочковые (суправентрикулярные) и желудочковые тахиаритмии. Дифференциальный диагноз между этими типами тахиаритмий проводят с учетом ширины комплексов QRS, формы и частоты зубцов Р, взаимного расположения зубцов Р и комплексов QRS и изменений ЧСС при вагусных пробах (например, при массаже каротидного синуса) (рис. 12.9).
Наджелудочковые аритмии
СИНУСОВАЯ ТАХИКАРДИЯ
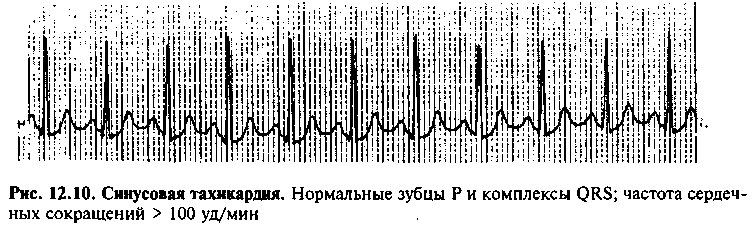
О синусовой тахикардии говорят при частоте разрядов синусового узла 100—180 уд/мин и нормальной форме зубцов Р и комплексов QRS (рис. 12.10). Чаще всего синусовая тахикардия возникает в результате усиления симпатического тонуса и, как следствие, повышения автоматизма клеток синусового узла. Синусовая тахикардия является нормальной физиологической реакцией на физическую нагрузку. Однако усиление симпатического тонуса может наблюдаться при таких патологических состояниях, как лихорадка, гипертиреоз, гипоксемия. Лечение синусовой тахикардии должно быть направлено на устранение ее причины, так как повышение ЧСС обычно связано с воздействием внешних факторов.
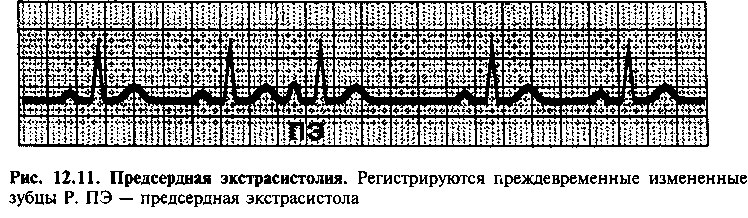
ПРЕДСЕРДНАЯ ЭКСТРАСИСТОЛИЯ
Предсердные экстрасистолы могут наблюдаться как у больных, так и у здоровых лиц (рис. 12.11); причины возникновения предсердных экстрасистол и синусовой тахикардии схожи. Предсердные экстрасистолы обычно бессимптомны, но иногда у больных возникает ощущение сердцебиения. На ЭКГ регистрируют преждевременные измененные зубцы Р (импульс возбуждения поступает не из синусового узла), за которыми следуют нормальные комплексы QRS (т. к. проведение импульсов в желудочках не нарушено). При высокой частоте генерации импульсы из эктопического очага могут достигать АВ узла, когда он находится в рефрактерном состоянии, и тогда деполяризации желудочков не происходит. В этих случаях на ЭКГ наблюдают преждевременные измененные зубцы Р без последующего комплекса QRS (блокированные предсердные экстрасистолы). Если импульсы из эктопического очага поступают вскоре после диастолы, когда часть системы Гима-Пуркинье находится в рефрактерном состоянии, то распространение возбуждения по желудочкам замедляется, и на ЭКГ регистрируют широкие комплексы QRS.
Предсердные экстрасистолы требуют лечения, только если они сопровождаются явными симптомами. Следует ограничить употребление кофе, алкоголя и избегать стрессовых ситуаций, поскольку это может провоцировать возникновение предсердных экстрасистол. При необходимости больным этой категории назначают 0-адреноблокаторы (антиаритмиче-ские препараты II класса).
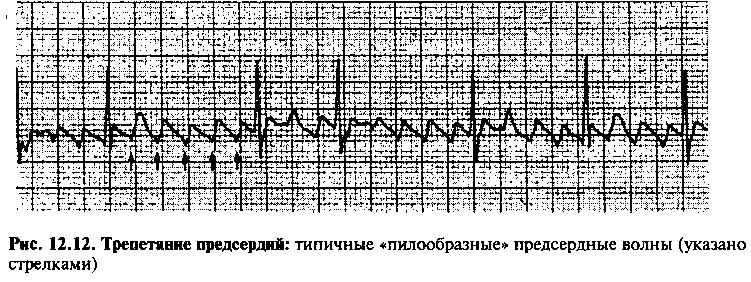
ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ
При трепетании предсердий на ЭКГ регистрируют «пилообразные» предсердные волны с частотой 250—350 мин'1 (рис. 12.12). Многие из этих быстрых импульсов достигают АВ узла в рефрактерный период, в результате чего частота сокращений желудочков обычно в несколько раз ниже, чем частота сокращений предсердий. Например, если импульсы к желудочку проводятся через АВ узел в соотношении 2:1 (т. е. через раз), то при частоте сокращений предсердий 300 мин'1 желудочки будут возбуждаться 150 раз в минуту. Вагусные приемы (массаж каротидного синуса и пр.) увеличивают степень АВ-блокады и временно снижают часотгу сокращений желудочков, поэтому их применяют для более точного выявления волн трепетания на ЭКГ. Полагают, что в большинстве случаев трепетание предсердий обусловлено образованием цепи re-entry в правом предсердии.
Трепетание предсердий обычно возникает у больных на фоне уже имеющегося заболевания сердца, проявляясь в виде временных пароксизмов или стойкого нарушения ритма сердца, сохраняющегося в течение нескольких недель. Нередко трепетание предсердий трансформируется в мерцательную аритмию. Снижение частоты трепетания предсердий (спонтанное или на фоне медикаментозной терапии) может оказаться опасным для больного, если снижение частоты сокращений предсердий позволит АВ узлу проводить к желудочкам каждый импульс. В этом случае провоеде-ние импульсов (1:1), будет сопровождаться резким увеличением частоты сокращений желудочков. Так, при частоте трепетаний предсердий 280 мин’1 и проведении импульсов через АВ узел 2:1, желудочки будут сокращаться с частотой 140 мин’1. Если частота трепетаний предсердий снизится до 220 уд/мин, то этого может оказаться достаточно для восстановления активности АВ узла после очередной деполяризации, и тогда частота сокращений желудочков увеличится до 220 уд/мин. У больных с ограниченными функциональными резервами сердца увеличение частоты сокращения желудочков может сопровождаться выраженным снижением сердечного выброса и развитием артериальной гипотензии.
Основные подходы к лечению больных с трепетанием предсердий включают:
1. Проведение электрической кардиоверсии, особенно больным с выраженными симптомами сердечно-сосудистой недостаточности. Кроме того, электрическая кардиоверсия показана также при стойком трепетании предсердий и неэффективности лекарственной терапии.
2. Установка временного водителя ритма иногда позволяет захватить ритм сокращений предсердий (см. главу 11) и разорвать цепь re-entry. Такая процедура, в основном, показана больным, у которых трепетание предсердий наблюдается вскоре после операции на сердце (используя катетеры-электроды, установленные еще во время операции).
3. Больным, у которых отсутствуют показания к неотложной электрической кардиоверсии, проводят лечение препаратами, повышающими степень АВ-блокады и, следовательно, снижающими частоту сокращений желудочков (p-адреноблокаторы, дигоксин, некоторые антагонисты кальция — верапамил, дилтиазем). После снижения частоты сердечных сокращений необходимо восстановить синусовый ритм, для чего больным назначают антиаритмические препараты классов 1а, 1с или III (см. главу 17). Неэффективность этих антиаритмических средств является абсолютным показанием к проведению электрической кардиоверсии. После восстановления синусового ритма больные должны постоянно получать антиаритмические препараты (классов 1а, 1с или III) для профилактики рецидивов трепетания предсердий.
4. У некоторых больных с рецидивирующим трепетанием предсердий цепь re-entry можно выявить и с помощью трансвенозной катетерной аблации разрушить путь обратного входа возбуждения в правое предсердие, предотвратив тем самым повторные пароксизмы.
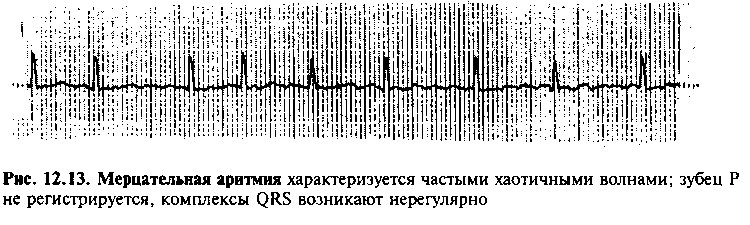
МЕРЦА ТЕЛЬНАЯ АРИТМИЯ
При мерцательной аритмии на ЭКГ регистрируют частые хаотичные волны возбуждения предсердий, причем обнаружить зубцы Р невозможно, так как частота сокращений предсердий составляет 300—600 уд/мин (рис. 12.13). Как и в случае трепетания предсердий, распространение импульсов при мерцательной аритмии ограничено рефракгерностью АВ узла, в результате чего только некоторые из импульсов возбуждения достигают желудочков. Частота сокращения желудочков у леченных больных составляет в среднем 160 уд/мин и отличается крайней нерегулярностью. Ввиду отсутствия во всех отведениях зубцов Р, на ЭКГ наблюдаются низкоамплитудные волнообразные колебания изоэлектрической линии (волны мерцания), перемежающиеся комплексами QRS и зубцами Т.
Полагают, что механизм этого нарушения ритма включает формирование в предсердии множества коротких цепей re-entry, мерцательная аритмия может трансформироваться в трепетание предсердий и обратно. Хотя мерцательная аритмия может наблюдаться у лиц, не имеющих заболеваний сердца, чаще всего это нарушение ритма возникает на фоне дилатации правых или левых отделов сердца (например, при митральном стенозе или недостаточности). Кроме того, пароксизмы мерцательной аритмии типичны для больных артериальной гипертензией или ишемической болезнью сердца, а также тиреотоксикозом и эмболией легочной артерии.
Мерцательная аритмия — потенциально опасное для жизни состояние, так как 1) при увеличении частоты сокращений желудочков может снижаться сердечный выброс, что увеличивает риск артериальной гипотензии и застоя в легких (особенно у больных с гипертрофией левого желудочка, у которых диастолическое наполнение желудочка прямо зависит от вклада систолы предсердий) и 2) хаотичные сокращения сопровождаются стазом крови в предсердиях, что увеличивает риск образования тромбов. Следовательно, больные со стойкой мерцательной аритмией относятся к группе высокого риска тромбоэмболии (и ее последствий, например, мозгового инсульта) и должны получать постоянную антикоагулянтную терапию.
Принципы антиаритмической терапии больных с трепетанием предсердий и мерцательной аритмией во многом схожи. Для увеличения степени АВ-блокады и снижения частоты сокращений желудочков применяют Р-адреноблокаторы или антагонисты кальция (дилтиазем, верапамил).
Сердечные гликозиды менее эффективны и действуют не так быстро. Сохранение клинических проявлений, несмотря на адекватный контроль ритма сердца, указывает на необходимость назначения антиаритмиче-ских препаратов (1а, 1с или III), которые нередко позволяют восстановить синусовый ритм (однако препараты этой группы следует применять только после нескольких недель антикоагулянтной терапии). Если медикаментозная кардиоверсия неэффективна, проводят электрическую кардиоверсию. Для профилактики рецидивов мерцательной аритмии больным рекомендуют продолжать принимать антиаритмические препараты после восстановления синусового ритма.
Учитывая тяжелые побочные эффекты антиаритмических средств (см. главу 17), препараты этой группы не применяют при лечении больных с постоянной мерцательной аритмией, у которых для адекватного контроля частоты сердечных сокращений достаточно терапии р-адреноблокато-рами или антагонистами кальция. Больным этой категории продолжают назначать p-адреноблокаторы, антагонисты кальция и проводят длительную антикоагулянтную терапию (например, варфарином).
ПАРОКСИЗМАЛЬНЫЕ НАДЖЕЛУДОЧКОВЫЕ ТАХИКАРДИИ
Для пароксизмальных наджелудочковых тахикардий (НЖТ, рис. 12.14) характерно 1) внезапное начало и окончание, 2) частота сокращений предсердий 140—250 мин'1 и 3) узкие (нормальные) комплексы QRS (за исключением случаев «аберрантной» проводимости, см. ниже). В основе пароксизмальных НЖТ почти всегда лежит механизм re-entry и гораздо реже — повышение автоматизма или триггерная активность.
Реципрокные (или reentrant) тахикардии. В 90% случаев причиной пароксизмальной НЖТ является цепь re-entry, охватывающая АВ узел, синусовый узел или миокард предсердий. Особая форма НЖТ, обусловленная существованием дополнительного пути проведения, описана ниже.
Реципрокная АВ узловая тахикардия — наиболее распространенная форма пароксизмальной НЖТ. У больных с этой формой НЖТ проводящая система АВ узла включает два функциональных пути: медленный

Рис. 12.15. Механизм возникновения реципрокной АВ узловой тахикардии. А. У больных с реципрокной АВ узловой тахикардией проводящая система АВ узла включает два функциональных пути: «а» и «р». Путь а медленно проводит импульсы, но имеет короткий рефрактерный период; путь проводит импульсы быстро, но его рефрактерный период существенно больше. Импульс из АВ узла проводится в нижележащие отделы по двум функциональным путям, но, двигаясь по пути 0, быстрее достигает пучка Гиса. Когда импульс по медленному пути а приходит в дистальные отделы проводящей системы, клетки пучка Гиса уже находятся в рефрактерном состоянии. Б. Преждевременный импульс (предсердная экстрасистола, ПЭ) достигает места разделения проводящего пути, причем быстрый путь еще находится в рефрактерном состоянии, однако медленный путь уже полностью реполяризован. Распространяясь по медленному пути, импульс достигает дистального отдела пути 0 за время, достаточное для его реполяризации Далее импульс может проводится ретроградно по пути 0 (или «а») и быстрый (или «0») (рис. 12.15). Кроме разной скорости проведения импульсов, эти пути различаются по продолжительности рефрактерного периода (соответственно, короткий и длинный). Таким образом, хотя скорость проведения импульсов по пути 0 выше, этот путь восстанавливается между импульсами медленнее, чем путь а. Различие электрофизиологических характеристик двух путей — обязательное условие образования цепи re-entry у больных с реципрокной АВ узловой тахикардией.
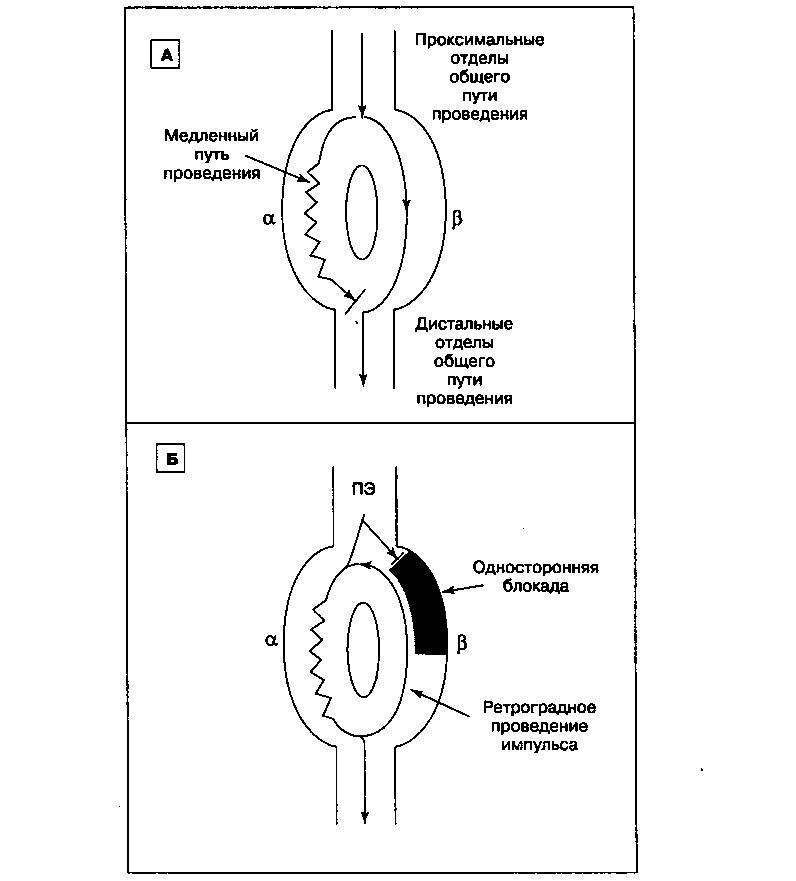
В норме, импульс из АВ узла проводится в нижележащие отделы по двум функциональным путям, но, двигаясь по пути 0, быстрее достигает пучка Гиса. Когда запаздывающий импульс приходит по медленному пути а в дистальные отделы проводящей системы, клетки пучка Гиса уже находятся в рефрактерном состоянии, и, следовательно, этот импульс затухает. Таким образом, в норме пучка Гиса и желудочков достигает только тот импульс, который распространяется по пути 0.
Ситуация может измениться при возникновении предсердных экстрасистол. Например, в силу продолжительного рефрактерного периода быстрый путь временно не способен проводить преждевременный импульс. Однако в этот момент медленный путь уже полностью реполяризован (т. к. его рефрактерный период короче), и тогда импульс распространяется по медленному пути, достигая пучка Гиса за время, достаточное для реполяризации быстрого пути (таким образом, соблюдены 2 условия возникновения цепи re-entry: односторонняя блокада проводимости и разная скорость проведения импульсов). В дальнейшем импульс распространяется не только по пучку Гиса, но и ретроградно по пути 0. Достигнув начала пути 0 импульс вновь входит в путь а, замыкая цепь re-entry в пределах АВ узла.
При реципрокной АВ узловой тахикардии зубец Р обычно не регистрируется на ЭКГ, т. к. ретроградная деполяризация предсердий происходит одновременно с возбуждением желудочков, и зубец Р сливается с комплексом QRS («прячется в комплексе QRS»). Зубец Р можно обнаружить, если он наслаивается на окончание комплекса QRS; в отведениях II, III и aVF иногда наблюдается отрицательный зубец Р (т. к. предсердия возбуждаются снизу вверх).
Реципрокная АВ узловая тахикардия может возникать в любом возрасте, но молодые люди лучше переносят это нарушение ритма сердечных сокращений, воспринимая пароксизм тахикардии как простое сердцебиение. У лиц пожилого возраста или кардиологических больных могут наблюдаться выраженные клинические проявления аритмии, включая внезапную потерю сознания, приступ стенокардии или отек легких.
Существуют различные методы лечения больных с реципрокной АВ узловой тахикардией. Вагусные приемы (например, массаж каротидного синуса) могут прерывать аритмию, усиливая парасимпатический тонус АВ-узла и замедляя или даже блокируя проведение импульсов по цепи re-entry. В экстренных случаях показан атропин внутривенно (см. главу 17). Кроме того, на практике с успехом применяют препараты, замедляющие проведение импульсов и блокирующие цепь re-entry в АВ-узле: антагонисты кальция (особенно, верапамил и дилтиазем) и бета-адреноблокаторы внутривенно. Сердечные гликозиды также замедляют проведение импульсов в АВ узле, но их реже применяют для прерывания пароксизмов НЖТ в связи с медленно развивающимся эффектом.
Постоянная медикаментозная терапия включает пероральный прием бета-адреноблокаторов, антагонистов кальция, дигоксина, антиаритми-ческих средств 1а, 1с класса. При неэффективности медикаментозной терапии или рецидивах тахикардии показана радиочастотная катетерная аблация цепи re-entry.
Другие реципрокные атриовентрикулярные тахикардии отличаются от реципрокной АВ узловой тахикардии только тем, что в образовании цепи re-entry участвует дополнительный путь проведения, а не вторичный путь в пределах АВ узла. В дальнейшем этот тип НЖТ будет описан более подробно.
Причиной некоторых (нереципрокных) НЖТ является повышение автоматизма эктопического очага или триггерная активность. Такие НЖТ встречаются значительно реже, чем реципрокная тахикардия. Если импульсы возбуждения поступают из эктопического очага в пределах предсердий, то на ЭКГ регистрируются положительные измененные зубцы Р, предшествующие комплексам QRS. Наджелудочковые тахикардии этого типа обычно наблюдаются при дигиталиеной интоксикации, исчезая после отмены препарата и устранения гипокалиемии (см. главу 17). В отличие от реципрокных НЖТ, вагусные приемы не влияют на частоту импульсации из эктопического очага.
ПОЛИТОПНАЯ ПРЕДСЕРДНАЯ ТАХИКАРДИЯ
Политопная предсердная тахикардия (ППТ) обусловлена усилением автоматизма нескольких эктопических очагов в предсердии (рис. 12.16). Эта форма предсердной тахикардии нередко наблюдается при тяжелых обструктивных заболеваниях легких и гипоксемии. На ЭКГ регистрируют нерегулярный ритм и не менее 3 различных зубцов Р, возникающих с частотой более 100 мин"1. Политопная предсердная тахикардия обычно развивается на фоне тяжелого заболевания, поэтому среди больных этой категории высока смертность. Лечение направлено на устранение основ-
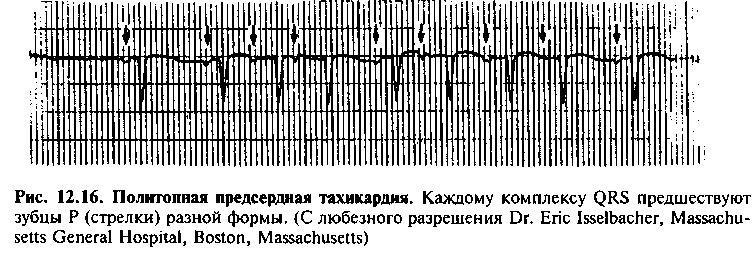
ного заболевания; на практике для временного уменьшения частоты сокращений желудочков с успехом применяют антагонист кальция верапамил.
СИНДРОМ ВОЛЬФА-ПАРКИНСОНА—УАЙТА
Изменения на ЭКГ при синдрома Вольфа—Паркинсона—Уайта (WPW) обусловлены существованием дополнительного пути проведения между предсердием и желудочками (рис. 12.17). Известно несколько типов дополнительных путей проведения, но наиболее часто встречающийся — пучок Кента (рис. 11.10), который способен проводить импульсы как ретроградно, так и антероградно. У больных с синдромом WPW импульсы из предсердия передаются желудочкам не только через АВ узел, но и по дополнительному пути проведения, следующему в обход АВ узла. Импульсы, распространяющиеся по дополнительному пути, раньше деполяризуют желудочки, чем импульсы из АВ узла. Как следствие, на ЭКГ (рис.12.17) регистрируют следующие типичные для синдрома WPW изменения: 1) укорочение интервала PR из-за отсутствия задержки перед началом возбуждения желудочков, 2) деформация восходящего колена зубца R (так называемая «дельта-волна») и 3) широкие комплексы QRS из-за слияния импульсов, приходящих в желудочки по двум путям.
Наличие дополнительных путей проведения не всегда сопровождается типичными изменениями на ЭКГ, т. к. в 25% случаев эти пути могут проводить импульсы только ретроградно. Такие дополнительные пути называют скрытыми, так как при синусовом ритме признаков предвозбуждения желудочков на ЭКГ не отмечается (отсутствует дельта-волна). Однако поскольку такие пути способны проводить импульс ретроградно, они нередко являются частью цепи re-entry, приводящей к возникновению тахиаритмий.
Синдром WPW иногда протекает бессимптомно, однако образование цепи re-entry, включающей АВ узел и дополнительный путь проведения, может сопровождаться возникновением тяжелых аритмий. Такие пароксизмальные НЖТ во многом напоминают реципрокную АВ узловую тахикардию, но частота сокращений желудочков в этом случае значительно выше, так как по дополнительному пути импульсы проводятся быстрее.
Наиболее распространенная форма НЖТ у больных с синдромом WPW — ортодромная реципрокная наджелудочковая тахикардия, при ко-

торой импульсы проводятся антероградно по АВ узлу и ножкам пучка Гиса в желудочки, после чего возвращаются ретроградно по дополнительному пути в предсердия (рис. 12.18Б). При этой форме НЖТ во время каждого цикла желудочки возбуждаются импульсом, поступающим по нормальной проводящей системе (АВ узлу и пучку Гиса), поэтому при пароксизмах тахикардии на ЭКГ дельта-волна отсутствует, а комплексы QRS имеют нормальную ширину. Обычно за каждым комплексом QRS сразу следует отрицательный зубец Р (т. к. предсердия возбуждаются импульсами, поступающими ретроградно по дополнительному пути проведения).
Рис. 12.18. Синдром Вольфа-Паркинсона—Уайта. А. Укороченный интервал PR и широкие комплексы QRS на фоне нормального синусового ритма свидетельствуют о том, что желудочки возбуждаются импульсами, поступающими как из АВ узла, так и по дополнительному пути проведения. Б. Предсердная экстрасистола может вызывать пароксизм ортодромной реципрокной наджелудочковой тахикардии, при которой импульсы проводятся антероградно по АВ узлу и ретроградно по дополнительному пути. На ЭКГ за каждым комплексом QRS сразу следует отрицательный зубец Р. Дельта-волна отсутствует, т. к. желудочки возбуждаются только теми импульсами, которые поступают антероградно из АВ узла. В. Антидромная реципрокная НЖТ, при которой импульсы проводятся антероградно вниз по дополнительному пути и ретроградно вверх по АВ узлу. На ЭКГ регистрируют широкие измененные комплексы QRS, так как желудочки возбуждаются только теми импульсами, которые поступают антероградно по дополнительному пути
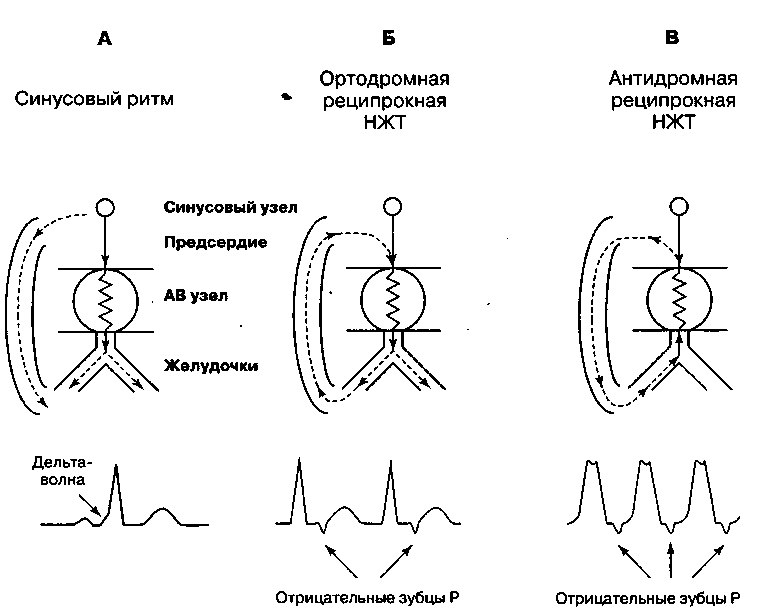
Менее чем у 10% больных встречается антидромная реципрокная НЖТ, при которой импульсы циркулируют в противоположную сторону: антероградно по дополнительному пути и ретроградно — по АВ узлу (рис. 12.18В). В этом случае на ЭКГ регистрируют широкие комплексы QRS, так как желудочки возбуждаются только теми импульсами, которые поступают антероградно по дополнительному пути (при этом увеличивается амплитуда дельта-волны).
Антиаритмическая терапия при синдроме WPW требует большей осторожности, чем в случае реципрокной АВ узловой тахикардии. Так, у некоторых больных с синдромом WPW сердечные гликозиды и антагонисты кальция могут укорачивать рефрактерный период дополнительного пути, тем самым, ускоряя проведение импульсов и, следовательно, увеличивая частоту сердечных сокращений. Препаратами первого выбора при лечении больных этой категории считаются блокаторы Na+ каналов (особенно ан-тиаритмические средства 1а и 1с классов), которые замедляют проведение импульсов и увеличивают рефрактерный период дополнительных путей. Полностью устранить такие тахикардии можно с помощью трансвенозной радиочастотной деструкции дополнительных путей проведения.
Желудочковые аритмии
К наиболее распространенным формам желудочковых аритмий относятся: 1) желудочковая экстрасистолия, 2) желудочковая тахикардия и 3) фибрилляция желудочков. Желудочковые аритмии обычно сопряжены с большим риском для жизни, чем наджелудочковые тахикардии.
ЖЕЛУДОЧКОВАЯ ЭКСТРАСИСТОЛИЯ
Желудочковые экстрасистолы (как и предсердные) могут возникать даже у здоровых лиц, не сопровождаясь клиникой и не имея значимых последствий (рис. 12.19). Источником желудочковых экстрасистол обычно является эктопический центр в желудочках. На ЭКГ регистрируют широкие комплексы QRS, так как импульс медленно распространяется по миокарду желудочков, в основном, за счет межклеточных контактов, а не через проводящую систему сердца. Зубец Р перед комплексом QRS экстрасистолы отсутствует.
Желудочковые экстрасистолы у больных с поражением структуры сердца требуют особого внимания. Например, желудочковые экстрасистолы нередко наблюдаются у больных с инфарктом миокарда. Частые желу-
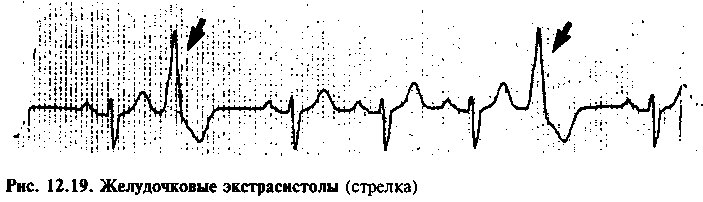
дочковые экстрасистолы (более 10/ч), а также парные или тройные — неблагоприятный прогностический признак, указывающий на высокий риск смерти больных этой категории. Экстрасистолии могут регулярно следовать за определенным количеством нормальных сокращений сердца. Так, бигеминия — это следование экстрасистолы за каждым нормальным желудочковым комплексом, тригеминия — за каждым вторым, квадригеминия — за каждым третьим и т. д.
Бессимптомные желудочковые экстрасистолы у здоровых лиц не требуют лечения. Лицам, у которых желудочковые экстрасистолы сопровождаются клиническими проявлениями, показаны бета-адреноблокаторы (антиаритмические препараты II класса).
ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ
Три желудочковые экстрасистолы подряд следует рассматривать как пароксизм желудочковой тахикардии (рис. 12.20). Различают 2 формы желудочковых тахикардий (ЖТ): устойчивую, которая продолжается более 30 с или требует прерывания в связи с тяжелыми симптомами, и неустойчивую. Обе формы ЖТ обычно наблюдаются у больных со структурными изменениями миокарда, но иногда они могут возникать и у здоровых лиц.
Клинические признаки ЖТ варьируют в зависимости от продолжительности пароксизма тахикардии и наличия фонового заболевания сердца. Типичны симптомы низкого сердечного выброса: артериальная гипотензия и потеря сознания.
При ЖТ на ЭКГ регистрируются широкие комплексы QRS с частотой 100—200 мин'1. При мономорфной ЖТ комплексы QRS имеют одинаковую форму; при полиморфной ЖТ их форма все время меняется, указывая на то, что деполяризация происходит под действием импульсов, поступающих их разных очагов автоматизма в желудочках. Некоторые аритмии, например, предсердная тахикардия с блокадой ножки пучка Гиса, могут напоминать ЖТ. Дифференциальный диагноз в этих случаях проводят на основании анализа взаимного расположения зубцов Р и комплексов QRS (при ЖТ связь между ними отсутствует). Электрофизиологические механизмы возникновения ЖТ варьируют у разных больных. Хотя причиной ЖТ может быть увеличение автоматизма эктопических очагов, в настоящее время принято считать, что чаще всего это нарушение ритма обусловлено повторным входом волны возбуждения (re-entry).
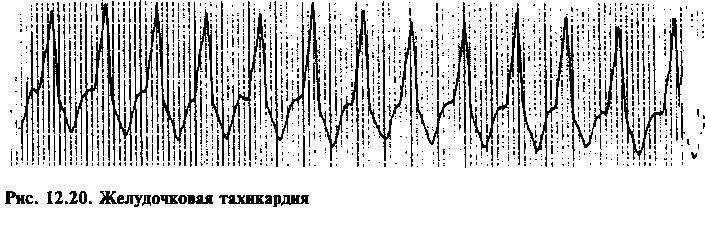
Сопровождающиеся клиническими проявлениями или устойчивые пароксизмы ЖТ требуют особого внимания, так как они могут трансформироваться в фибрилляцию желудочков — состояние, угрожающее жизни больного в отсутствие экстренной помощи. Лечение больных с ЖТ обычно начинают с проведения электрической кардиоверсии и последующего назначения антиаритмических средств (см. главу 17) для подавления желудочкового ритма. В некоторых случаях показана имплантация постоянного дефибриллятора. Методы лечения бессимптомной или неустойчивой ЖТ остаются предметом дискуссий, поскольку применение антиаритмических средств, по-видимому, не только не улучшает долгосрочный прогноз, но может его ухудшить в силу побочного (аритмоген-ного) действия антиаритмиков.
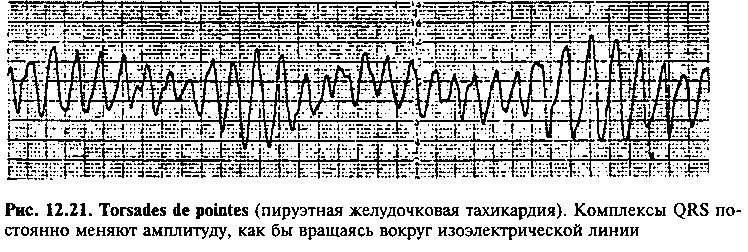
TORSADES DE POINTES (ПИРУЭТНАЯ ТАХИКАРДИЯ)
Torsades de pointes или пируэтная желудочковая тахикардия характеризуется тем, что на ЭКГ комплексы QRS постоянно меняют амплитуду, как бы вращаясь вокруг изоэлектрической линии (рис. 12.21). Причиной torsades de pointe может быть постдеполяризация в измененном миокарде (триггерная активность), особенно у больных с удлинением интервала QT, например, на фоне приема некоторых антиаритмических препаратов, в том числе у 2% больных, принимающих хинин, при электролитных нарушениях (гипокалиемии, гипомагниемии) или врожденном удлинении интервала QT.
Пируэтная тахикардия почти всегда сопровождается нарушениями гемодинамики, но нередко проходит самостоятельно. Пароксизм torsades de pointe сопряжен с риском внезапной потери сознания и развития фибрилляции желудочков. Если torsades de pointe возникает на фоне приема лекарственных средств или электролитных нарушений, то отмена препаратов или восстановление вводно-электролитного равновесия способствует устранению аритмии. Внутривенное введение магнезии также позволяет восстановить нормальный ритм. Кроме того, лечение больных этой категории должно быть направлено на укорочение интервала QT и профилактику повторных пароксизмов (включая внутривенные инъекции изопротеренола и установку искусственного водителя ритма). Напротив, у больных с врожденным удлинением интервала QT препаратами первого ряда явля-
ются бета-адреноблокаторы, т. к. в этих случаях стимуляция симпатической нервной системы может приводить к усилению аритмии.
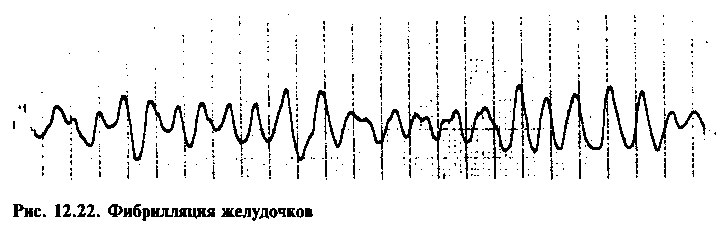
ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ
Фибрилляция желудочков (ФЖ) — наиболее опасная форма аритмий (рис. 12.22), характеризующаяся быстрым хаотичным возбуждением желудочков при полном отсутствии координированных сокращений сердца. Фибрилляция желудочков сопровождается выраженным снижением сердечного выброса и в отсутствие немедленных реанимационных мероприятий приводит к смерти. Чаще всего ФЖ возникает у больных с тяжелым заболеванием сердца, являясь основной причиной смерти при остром инфаркте миокарда.
Полагают, что в основе ФЖ лежит механизм re-entry с образованием многочисленных коротких цепей, по которым распространяются повторные волны возбуждения. На ЭКГ регистрируют хаотичные, быстрые нерегулярные волны разной формы и амплитуды, комплексы QRS не определяются.
Единственный эффективный способ прерывания ФЖ — электрическая дефибрилляция, в противном случае, больной погибает в течение нескольких минут. После восстановления нормального ритма необходимо устранить причину аритмии (например, электролитные нарушения, гипоксемию или ацидоз). Если причина ФЖ установлена, то для профилактики пароксизмов больным назначают антиаритмические препараты внутривенно.
Дифференциальный диагноз тахикардий с широкими комплексами QRS
Дифференциальный диагноз между желудочковыми и наджелудочковыми тахикардиями обычно проводят на основании ширины и формы комплексов QRS. При ЖТ комплексы QRS, как правило, широкие, а при НЖТ — узкие или нормальные (рис. 12.9). В некоторых случаях аритмии, источником которых является эктопический очаг, расположенный выше желудочков, могут сопровождаться появлением широких комплексов QRS на ЭКГ. Такие аритмии наблюдаются 1) при нарушении проведения импульсов (обычно — блокаде ножек пучка Гиса), когда широкие комп-
лексы QRS регистрируются даже во время нормального синусового ритма; и 2) при частой наджелудочковой тахикардии, когда часть проводящей системы желудочков еще находится в рефрактерном состоянии после предшествующей деполяризации. В результате, проведение импульсов частично блокируется, что ведет к появлению широких измененных комплексов QRS (аберрантное проведение).
Существуют некоторые электрокардиографические признаки, помогающие отличить ЖТ от НЖТ с аберрантным проведением. Например, при наджелудочковой тахикардии форма комплексов QRS во время пароксизма мало отличается от таковой при синусовом ритме (т. е. комплексы QRS остаются широкими в силу постоянной блокады ножки пучка Гиса). Кроме того, при НЖТ с аберрантным проведением вагусные приемы (например, массаж каротидного синуса) снижают частоту сокращений желудочков (рис. 12.9).
Напротив, для желудочковой тахикардии характерно 1) отсутствие связи зубцов Р и комплексов QRS (предсердно-желудочковая диссоциация); 2) во всех грудных отведениях (Vj—V6) наблюдаются преимущественно отрицательные или преимущественно положительные комплексы QRS (конкордантные комплексы QRS); 3) при блокаде правой ножки пучка Гиса ширина комплексов QRS превышает 0,14 с (> 3,5 мелких квадратов на стандартной ЭКГ-бумаге), а при блокаде левой ножки пучка Гиса — > 0,16 с (> 4 мелких квадратов); 4) отклонение электрической оси сердца влево (при блокаде правой ножки пучка Гиса, и резкое отклонение влево, более чем на -90°, при блокаде левой ножки пучка Гиса. Основные признаки, позволяющие дифференцировать ЖТ и НЖТ с аберрантным проведением, перечислены в таблице 12.2.
Таблица 12.2. Дифференциальная диагностика тахикардий с широкими комплексами QRS
НЖТ с аберрантным проведением |
Желудочковая тахикардия |
|
при блокаде правой ножки пучка Гиса >0,14 с при блокаде левой ножки пучка Гиса >0,16 с
более чем на -90° при признаках блокады левой ножки пучка Гиса |
ЗАКЛЮЧЕНИЕ
В основе брадиаритмий и тахиаритмий, наиболее типичные формы которых описаны в этой главе, лежат нарушения образования и проведения электрического импульса. Тщательный анализ ЭКГ обычно позволяет дифференцировать разные формы нарушения ритма сердечных сокращений и выбрать наиболее адекватный метод лечения больных.
При урежении ритма сердца (рис. 12.1—12.7) основными вопросами являются: 1) Регистрируется ли зубец Р? 2) Существует ли связь между зубцами Р и комплексами QRS?
Дифференциальный диагноз тахиаритмий требует оценки 1) ширины комплексов QRS, 2) морфологии и частоты зубцов Р, 3) связи между зубцами Р и комплексами QRS, 4) — изменения ритма сердечных сокращений при проведении вагусных приемов (рис. 12.9).
Электрокардиограммы, приведенные в конце главы 4, включают многочисленные примеры наиболее распространенных форм аритмий.