Тоны и шумы сердца
Сердечный цикл
Тоны сердца
• Первый сердечный тон (Sj)
• Второй сердечный тон (S2)
• Дополнительные систолические тоны сердца
• Дополнительные диастолические тоны сердца
Шумы
• Систолические шумы
• Диастолические шумы
• Систолодиастолические шумы
При физикальном обследовании больных с заболеваниями сердца часто выявляются патологические тоны и шумы. Эти изменения являются ключом к пониманию патофизиологии болезни, и их правильная интерпретация необходима для успешного диагноза и ведения больного. В этой главе описываются тоны нормального сердечного цикла, а также причины патологических сердечных тонов и шумов.
Поскольку каждое из рассматриваемых состояний описывается более детально в последующих главах книги, в данной главе многие сердечные заболевания упоминаются лишь в качестве примеров патологических сердечных тонов и шумов. Поэтому вместо простого запоминания следует отдать предпочтение пониманию механизмов, способствующих возникновению патологических тонов, чтобы в дальнейшем представлять патофизиологические основы конкретных пороков сердца.
СЕРДЕЧНЫЙ ЦИКЛ
Сердечный цикл состоит из очень точно синхронизованных электрических и механических событий, которые приводят к ритмичному сокращению предсердий и желудочков, благодаря чему кровь поступает в малый и большой круг кровообращения. Механическая систола отражает сокращение желудочков, а диастола — их расслабление и наполнение кровью (рис. 2.1). Во время сердечного цикла кровь из системных и легочных вен непрерывно поступает в сердце через правое и левое предсердия соответственно. Во время диастолы кровь поступает из предсердий в желудочки через открытые трехстворчатый и митральный клапаны. В конце диастолы сокращение предсердий проталкивает последнюю порцию крови в желудочки, способствуя незначительному повышению давления в них, что обозначается как «а»-волна.
Сокращение желудочков означает начало механической систолы. Как только желудочки начинают сокращаться, давление в них становится выше, чем в предсердиях, что приводит к быстрому закрытию трехстворчатого и митрального клапанов. Это создает первый сердечный тон, обозначаемый Sj (рис. 2.1). Sj имеет два налагающихся друг на друга компонента: митральный и трикуспидальный компонент. Митральный компонент несколько опережает трикуспидальный компонент, вследствие более раннего электрического возбуждения и начала сокращения левого желудочка.
Быстрый рост давления в желудочках приводит к тому, что давление в них становится выше, чем диастолическое давление в легочных артериях и аорте; в результате легочный и аортальный клапаны открываются. Кровь при этом выбрасывается в системы малого и большого круга кровообращения. При завершении фазы выброса крови из желудочков давление в них падает ниже уровня давления в легочной артерии и аорте, способствуя закрытию их клапанов. Процесс закрытия клапанов сопровождается вторым сердечным тоном, обозначаемым S2. S2 также состоит

из двух компонентов. Аортальный компонент (А2) в норме обычно предшествует легочному (Р2), так как градиент диастолического давления между аортой и левым желудочком выше градиента давления между легочной артерией и правым желудочком. Давление в желудочках' продолжает снижаться во время фазы расслабления, и, как только оно станет ниже уровня давления в правом и левом предсердиях, трехстворчатый и митральный клапаны открываются, что сопровождается диастолическим наполнением желудочков и повторением всего сердечного цикла.
В клинической практике систолой называют период между St и S2, а диастолой — период между S2 и Sj. Продолжительность систолы остается постоянной, а длительность диастолы варьирует в зависимости от частоты сердечных сокращений (ЧСС). Чем больше ЧСС, тем короче фаза
диастолы. Основные сердечные тоны S( и S2 задают границы, по отношению к которым оценивают все остальные тоны и шумы сердца.
Современные стетоскопы имеют два рецептора, позволяющие прослушивать сердце. «Конусообразный» рецептор должен слабо прилегать к коже, так как он используется для улавливания звуков с низкими частотами, тогда как рецептор с диафрагмой должен быть крепко прижат к коже, отсекая низкочастотные и пропуская высокочастотные тоны и шумы.
СЕРДЕЧНЫЕ ТОНЫ
Первый сердечный тон Si
Первый сердечный тон Sj происходит вследствие закрытия митрального и трехстворчатого клапанов в начале систолы, он имеет максимальную громкость над верхушкой сердца (рис. 2.2). Это высокочастотный звук, который лучше всего слышен стетоскопом, имеющим диафрагму. Хотя закрытие митрального клапана обычно происходит раньше закрытия трехстворчатого клапана, эти два действия разделены временным промежутком длительностью примерно в 0.01 с, поэтому человеческое ухо обычно улавливает их как единый тон. Исключения наблюдаются у пациентов с блокадой правой ножки пучка, у которых возможно расщепление первого тона из-за задержки закрытия трехстворчатого клапана.
Интенсивность Sj определяется тремя факторами: 1) расстоянием между створками открытого клапана в начале систолы желудочков, 2) подвижностью створок (нормальной или ограниченной из-за стеноза) и 3) скоростью роста давления в желудочках (таблица 2.1).
Расстояние между открытыми створками клапана в начале систолы зависит от продолжительности интервала PR на электрокардиограмме — то есть периода между началом возбуждения предсердий и желудочков. Нормальное сокращение предсердий способствует раскрытию створок митрального и трехстворчатого клапанов. Однако, независимо от их первоначальной позиции, при сокращении желудочков клапаны закрываются, как только давление в желудочке начинает превышать давление в предсердии. Усиление Sj происходит тогда, когда интервал PR короче нормального и створки клапанов не успевают приблизиться друг к другу, в этом случае они захлопываются с большой силой при начале сокращения желудочков.
Аналогично, при умеренном митральном стенозе существует удлиненный градиент диастолического давления между левыми предсердием и желудочком, обусловливающий более широкое раскрытие створок митрального клапана во время диастолы, чем обычно. Так как в начале систолы расстояние между створками велико, они громко захлопываются во время сокращения желудочка.
Sj может также усиливаться, когда частота сердца превышает нормальную (тахикардия), из-за укорочения диастолы, приводящего к тому, что створки трехстворчатого и митрального клапана в момент начала сокращения раскрыты более широко, чем в норме.
Состояния, которые способствуют уменьшению интенсивности Sb также перечислены в таблице 2.1.
Таблица 2.1. Причины изменения интенсивности S,
Усиление S]
1. Укороченный интервал PR.
2. Умеренный митральный стеноз.
3. Увеличение сердечного выброса или тахикардия (например, при физических упражнениях или анемии).
Ослабление Sj
1. Удлинение интервала PR: атриовентрикулярная блокада первой степени.
2. Митральная недостаточность.
3. Выраженный митральный стеноз.
4. «Жесткий» левый желудочек (например, при артериальной гипертензии).
При атриовентрикулярной блокаде первой степени уменьшение интенсивности Sj происходит вследствие удлинения интервала PR, который задерживает начало сокращения желудочков: после сокращения предсердий митральный и трехстворчатый клапаны имеют дополнительное время для движения створок клапанов по направлению друг к другу, так что их захлопывание происходит со сравнительно небольшого расстояния.
У больных с митральной недостаточностью (см. главу 8) Sj часто уменьшен по интенсивности, потому что створки митрального клапана полностью не смыкаются. При тяжелом митральном стенозе створки клапана практически неподвижны во время всего сердечного цикла, и эта ограниченная подвижность также способствует ослаблению первого тона.
Среди больных с «жесткими» желудочками (в результате гипертрофии миокарда или постинфарктного кардиосклероза) сокращение предсердий вызывает более значительное, чем в норме, повышение диастолического давления в левом желудочке. Повышенное давление ускоряет процесс движения створок митрального клапана друг к другу в диастоле, так что когда начинается сокращение желудочка, створки начинают закрываться с дистанции меньшей, чем в норме, и это приводит к ослаблению SP
Второй сердечный тон S2
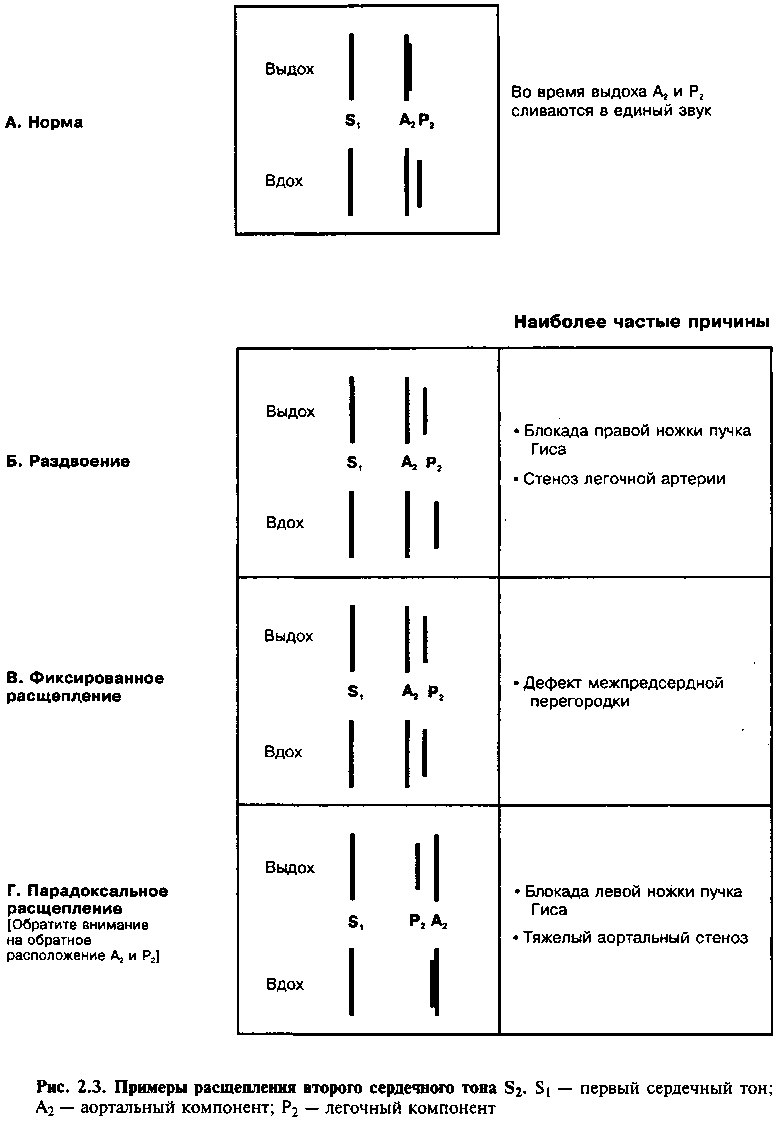
Второй сердечный тон происходит из-за закрытия аортального и легочного клапанов и, следовательно, состоит из аортального (А2) и легочного (Р2) компонентов. В отличие от Sb который обычно аускультативно воспринимается как единый звук, компоненты S2 выслушиваются по-разному в зависимости от фаз дыхания: они объединены в один звук на выдохе, но становятся различимы на слух во время вдоха. Эта ситуация называется «нормальным расщеплением S2» (рис. 2.3).
' Одно из объяснений нормального расщепления S2 следующее: увеличение объема грудной клетки во время вдоха приводит к дальнейшему снижению отрицательного внутригрудного давления. В результате уменьшения давления возрастает емкость (и снижается сопротивление) внутригрудных легочных сосудов. В результате происходит задержка диастолического обратного тока крови в легочной артерии, который обусловливает закрытие легочного клапана. Это объясняет запаздывание Р2, то есть его более позднее появление при вдохе, чем при выдохе.
Вдох имеет обратное действие на А2. Так как объем внутригрудных легочных вен увеличивается вследствие отрицательного давления во время вдоха, венозный возврат в левое предсердие и левый желудочек (ЛЖ) снижается. Уменьшение заполнения ЛЖ приводит к уменьшению ударного объема во время следующего систолического сокращения и, таким образом, уменьшает время, необходимое для опорожнения ЛЖ. Поэтому во время вдоха закрытие аортального клапана (А2) происходит раньше, чем во время выдоха. Комбинация раннего А2 и позднего Р2 во время вдоха вызывает четко слышимое разделение этих двух компонентов второго сердечного тона. Так как компоненты S2 относятся к высокочастотным тонам, то они лучше всего прослушиваются с помощью стетоскопа с мембраной во втором межреберье слева от грудины (точке клапана легочной артерии).
Патология S2 включает в себя изменения его громкости и характера расщепления. Интенсивность S2 зависит от скорости обратного тока кро-
ви в аорте и легочной артерии к клапанам после завершения сокращения желудочков и от фактора внезапности, с которой этот обратный ток прекращается закрытием клапанов. При системной артериальной или легочной гипертензии повышенное давление в соответствующем сосуде обусловит ускорение обратного тока крови к клапану и усиление S2. Наоборот, в случае тяжелого стеноза аортального или легочного клапана, створки клапанов практически зафиксированы в одном положении, так что вклад стенозированного клапана в S2 уменьшен.
О раздвоении S2 говорят при увеличении временного интервала между А2 и Р2, так что эти два компонента ясно разделяются даже во время вдоха, на выдохе интервал между ними увеличивается (рис. 2.3). Такая картина обычно является результатом задержки закрытия клапана легочной артерии, которая отмечается при блокаде правой ветви пучка Гиса и при стенозе клапана легочной артерии.
Фиксированное расщепление S2 — это увеличенный интервал между А2 и Р2, который остается неизменным во время дыхательного цикла (рис. 2.3). Наиболее часто встречающаяся аномалия, которая вызывает фиксированное расщепление S2, это дефект межпредсердной перегородки (см. главу 16). При этом состоянии хроническая перегрузка объемом правых отделов системы кровообращения вызывает расширение и снижение сопротивления сосудов малого круга кровообращения. Такие изменения гемодинамики лёгочной артерии приводят к запаздыванию обратного тока крови, вызывающего закрытие клапана легочной артерии. Таким образом, Р2 возникает позже, чем в норме, даже во время выдоха, что обусловливает выраженное расщепление А2 и Р2. Характер расщепления не меняется во время дыхательного цикла, потому что вдох не способен существенно изменить уже увеличенную емкость легочных сосудов.
О парадоксальном расщеплении (или обратном расщеплении) говорят при отчетливо слышимом расщеплении А2 и Р2 во время выдоха, исчезающем во время вдоха, то есть при ситуации, обратной норме. Такое бывает при отсроченном закрытии аортального клапана, так что Р2 предшествует А2. У взрослых это чаще всего происходит при блокаде левой ножки пучка Гиса (БЛНПГ). При БЛНПГ распространение волны возбуждения по ЛЖ происходит с замедлением, что вызывает задержку сокращения желудочков и позднее закрытие клапана аорты, так что А2 следует за Р2. Во время вдоха, как и в норме, возникновение тона, обусловленного закрытием клапанов легочной артерии, задерживается и тон закрытия аортального клапана появляется раньше. В результате два тона накладываются друг на друга, что приводит к отсутствию явного расщепления на высоте вдоха (рис. 2.3). Кроме БЛНПГ парадоксальное расщепление может наблюдаться при увеличении продолжительности выброса крови из левого желудочка, например, при стенозе аортального клапана.
Дополнительные систолические тоны сердца
Дополнительные систолические тоны сердца возникают в начале, середине или конце систолы.
ДОПОЛНИТЕЛЬНЫЕ ТОНЫ СЕРДЦА В НАЧАЛЕ СИСТОЛЫ
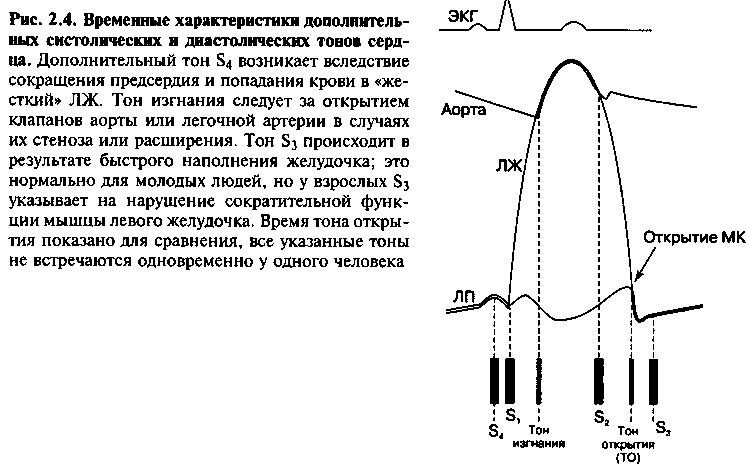
Аномальные ранние систолические тоны, или «тоны изгнания», выслушиваются почти сразу после S[ и совпадают по времени с открытием клапанов аорты и легочной артерии (рис. 2.4). Эти тоны имеют высокий тембр и резкое звучание, лучше всего выслушиваются стетоскопом с мембраной над точками аорты и легочной артерии. Тоны изгнания говорят о наличии стеноза клапанов аорты или легочной артерии, или о расширении устья аорты и легочной артерии. При стенозах клапанов аорты или легочной артерии этот тон возникает в результате максимального раскрытия клапана и продвижения его створок в просвет соответствующей артерии сразу перед изгнанием крови. В это время быстрое движение створок раскрывающегося клапана резко замедляется вследствие максимального их растяжения, результатом этого, видимо, и является появление дополнительного тона. При расширении корня аорты или легочной артерии, возникновение тона ассоциируется с резким растяжением корня аорты или легочной артерии в начале сердечного выброса. Аортальный тон изгнания слышен как у основания сердца, так и на верхушке и не меняется при дыхании. Напротив, легочный тон изгнания выслушивается лишь у основания сердца и его интенсивность падает во время дыхания.
ДОПОЛНИТЕЛЬНЫЕ ТОНЫ СЕРДЦА В СЕРЕДИНЕ ИЛИ КОНЦЕ СИСТОЛЫ
Причиной средне- или позднесистолических щелчков чаще всего является пролапс митрального или трехстворчатого клапанов, при котором во время систолы желудочков створки клапанов аномально прогибаются и выбухают из полости желудочка в полость предсердия. Это часто сопровождается клапанной «регургитацией». Такие тоны наиболее ясно слышны в точках митрального или трехстворчатого клапанов (рис. 2.2).
Дополнительные диастолические тоны сердца
Дополнительные диастолические тоны сердца могут выслушиваться во время диастолы. Они включают в себя щелчок открытия (ЩО), третий тон сердца S3, четвертый тон сердца S4 и перикардиальный тон.
ЩЕЛЧОК ОТКРЫТИЯ
В норме открытие митрального или трехстворчатого клапанов происходит неслышно. Однако при клапанном стенозе, который часто является следствием ревматической болезни сердца, при открытии клапана, почти сразу после S2, раздается тон, который называется щелчком открытия (ЩО). Это высокий, резкий тон, начало которого не зависит от фаз Дыхания. При стенозе митрального клапана (который встречается более часто, чем стеноз трехстворчатого клапана) ЩО лучше всего слышен в области между верхушкой сердца и левым краем грудины, сразу после тона закрытия аорты (А2), когда давление в левом желудочке падает ниже уровня давления в левом предсердии (рис. 2.4). Из-за небольшого интервала между ЩО и А2 эти два тона можно спутать с раздвоенным вторым тоном, но тщательная аускультация в точке легочного клапана на вдохе позволяет выделить три быстро следующих друг за другом тона, соответствующие закрытию аорты (А2), закрытию легочной артерии (Р2) и щелчку открытия (ЩО) (рис. 2.5.). Во время выдоха три тона превращаются в два, так как А2 и Р2 сливаются в один тон.
Чем более выражен стеноз, тем короче становится интервал между А2 и тоном открытия. Это происходит из-за того, что уровень повышения давления в предсердии зависит от степени стеноза митрального клапана. Например, при расслаблении желудочка митральный клапан открывается тем раньше, чем выше давление в левом предсердии. При средней степени стеноза митрального клапана давление в левом предсердии не такое высокое, как при выраженном, так что требуется больше времени для того, чтобы давление в левом желудочке упало ниже уровня давления в предсердии. Поэтому, при средней выраженности стеноза митрального клапана щелчок открытия отстоит от А2 дальше, чем при более тяжелом стенозе, поэтому при последнем интервал А2-ЩО более короток.
ТРЕТИЙ СЕРДЕЧНЫЙ ТОН (S3)
Если S3 присутствует, то он обычно выслушивается в начале диастолы, следуя за открытием клапанов желудочков и предсердий, во время фазы быстрого наполнения желудочков (рис. 2.4). Это глухой, низкий тон, который лучше всего слышен с помощью конусообразного стетоскопа в области верхушки сердца, когда пациент лежит на левом боку. S3 возникает из-за натяжения сухожильных нитей при быстром наполнении кровью желудочка и расширении его камер.
Третий сердечный тон является нормой у детей и людей молодого возраста. У них наличие S3 вызвано эластичностью желудочка, способного к быстрому растяжению в начале диастолы. Напротив, наличие S3 у людей среднего возраста и у пожилых часто является признаком заболевания и свидетельствует о перегрузке объемом вследствие либо застойной сердечной недостаточности, либо увеличенного потока крови через клапаны вследствие выраженной митральной или трехстворчатой регургитации. При наличии S3 часто говорят о протодиастолическом «галопе».
ЧЕТВЕРТЫЙ СЕРДЕЧНЫЙ ТОН (SJ
S4 возникает в конце диастолы и совпадает с сокращением предсердий (рис. 2.4). Этот тон генерируется левым (или правым) предсердием, которые энергично сокращаются против жесткого желудочка. Поэтому S4 обычно указывает на наличие заболевания сердца, а именно на снижение эластичности желудочков, что обычно наблюдается при гипертрофии желудочков или ишемии миокарда. Как и S3, S4 — это глухой, низкий тон, он лучше всего выслушивается конусообразным стетоскопом. При левостороннем S4 тон лучше всего прослушивается на верхушке сердца, когда пациент лежит на левом боку. При наличии S4 нередко говорят о престолическом «галопе».
ЧЕТЫРЕХЧЛЕННЫЙ РИТМ ИЛИ СУММИРОВАННЫЙ ГАЛОП
Если у пациентов присутствуют и S3, и S4, то вместе с Sj и S2 они образуют четырехчленный ритм. Если у пациента с таким учетверенным звуком развивается тахикардия, то продолжительность диастолы уменьшается, тоны S3 и S4 совпадают и образуется «суммированный галоп». Образованный S3 и S4 тон выслушивается в середине диастолы, он продолжительный, низкого тембра, часто более громкий, чем Sj и S2

ПЕРИКАРДИАЛЬНЫЙ ТОН
Перикардиальный тон — это необычный тон высокого тембра, который выслушивается у больных с тяжелым констриктивным перикардитом (см. главу 14). Он появляется в начале диастолы сразу после S2, и его можно спутать с тоном открытия или S3. Однако перикадиальный тон начинается несколько позднее, чем тон открытия, в то же время он более громкий и ранний, чем S3. Его причиной служит резкое прекращение наполнения желудочков кровью в начале диастолы, характерное для констриктивного перикардита.
ШУМЫ СЕРДЦА
Шум — это звук, производимый турбулентным током крови. При нормальных условиях движение крови в сосудистом русле ламинарное и, следовательно, бесшумное. Однако в результате гемодинамических и/или структурных изменений в системе сосудов бесшумный ток крови нарушается, и могут возникнуть слышимые шумы. В основе шумов лежат следующие механизмы:
1. Ток крови через суженный участок (например, при стенозе аорты).
2. Ускорение тока крови через нормальную структуру (например, аортальный систолический шум может возникать вследствие увеличения минутного объема сердца, в частности при анемии).
3. Поступление крови в расширенный участок (например, аортальный систолический шум, обусловленый аневризматическим расширением аорты).
4. Регургитация при недостаточности клапана (например, митральная регургитация).
5. Патологический сброс крови из камеры с высоким давлением в камеру с более низким давлением (например, при дефекте межжелудочковой перегородки).
При описании шумов учитывают их временные характеристики, интенсивность, высоту, форму, область выслушивания, проведение и ответ на различные маневры. Временные характеристики прежде всего относятся к фазе сердечного цикла, в которую выслушивается шум: во время систолы, диастолы или он непрерывен (начался в систоле и продолжился в диастоле). Существует следующая классификация шумов по интенсивности:
Систолические шумы
Класс 1/6: Едва различимый (студенты-медики его не слышат).
Класс 2/6: Слабый, но слышимый.
Класс 3/6: Отчетливо слышный.
Класс 4/6: Отчетливо слышный, сочетается с систолическим дрожанием.
Класс 5/6: Очень громкий, слышен при прикосновении рецептора стетоскопа к грудной стенки.
Класс 6/6: Слышен без стетоскопа.
Диастолические шумы
Класс 1/4: Едва различимый.
Класс 2/4: Слабый, но слышимый.
Класс 3/4: Отчетливо слышный.
Класс 4/4: Очень громкий.
Высота или частота шума может быть как высокой, так и низкой. Высокочастотные шумы возникают вследствие высокого градиента давления между камерами (аортальный стеноз) и лучше всего прослушиваются стетоскопом с мембраной. Низкочастотные шумы возникают при более низком градиенте давления между камерами (митральный стеноз) и лучше всего прослушиваются с помощью конического стетоскопа.
Форма шума характеризует изменение интенсивности шума от его начала до конца. Например, «крещендо-декрещендо» (или ромбовидная форма): интенсивность шума вначале нарастает, затем спадает. Остальные формы включают в себя «декрещендо» (шум начинается с максимальной интенсивностью, постепенно затухая) и «лентовидную» (интенсивность шума не меняется).
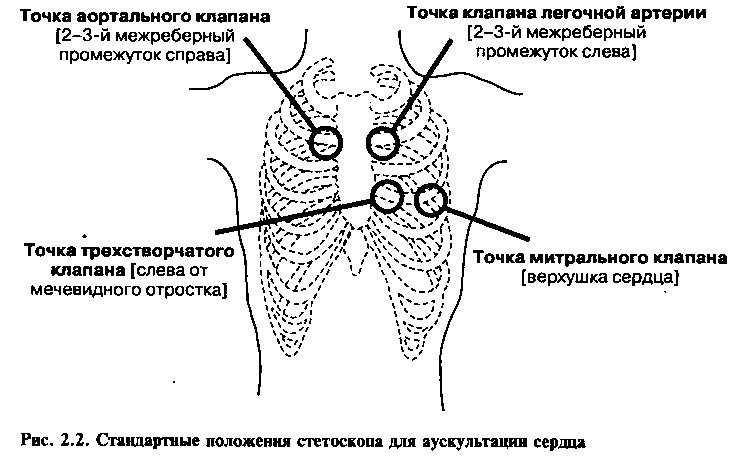
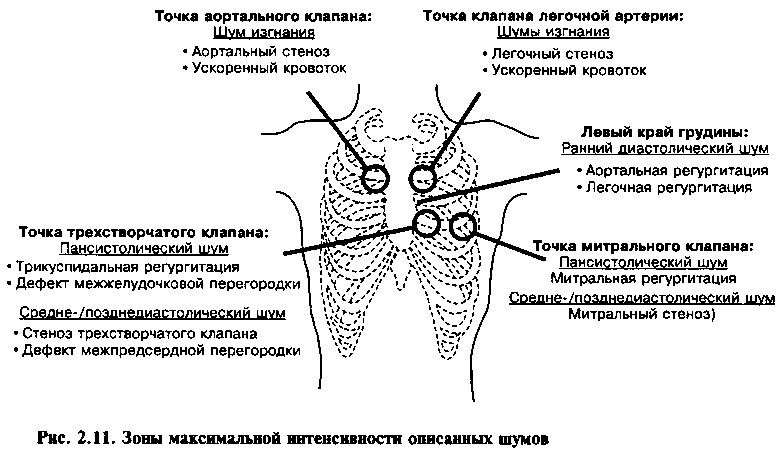
Область выслушивания — это зона максимальной интенсивности шума, для описания области выслушивания обычно используют специальные точки аускультации (рис. 2.2):
• точка аортального клапана (2—3 межреберья у правого края грудины);
• точка клапана легочной артерии (2—3 межреберья у левого края грудины);
• точка трехстворчатого клапана (у левого края грудины на уровне мечевидного отростка);
• точка митрального клапана (верхушка сердца).
Шумы из исходной точки могут проводиться в различные области грудной клетки. Места иррадиации шумов зависят от направления турбулентного тока крови. Наконец, похожие типы шумов можно различить друг от друга с помощью различных приемов — переводе больного в вертикальное положение, при пробе Вальсальвы (форсированный выдох, при этом дыхательные пути закрыты), при сжатии пальцев в кулак. Каждый из этих приемов, меняя условия наполнения сердца кровью, может повлиять на интенсивность многих шумов.
При описании шумов перечисляют некоторые из вышеперечисленных характеристик. Например, врач может описать шумы у пациента с аортальным стенозом как: «класс III/VI, высокочастотный систолический шум типа «крещендо-декрещендо», лучше всего прослушивается у рукоятки грудины справа, проводится на шею.»
Систолические шумы
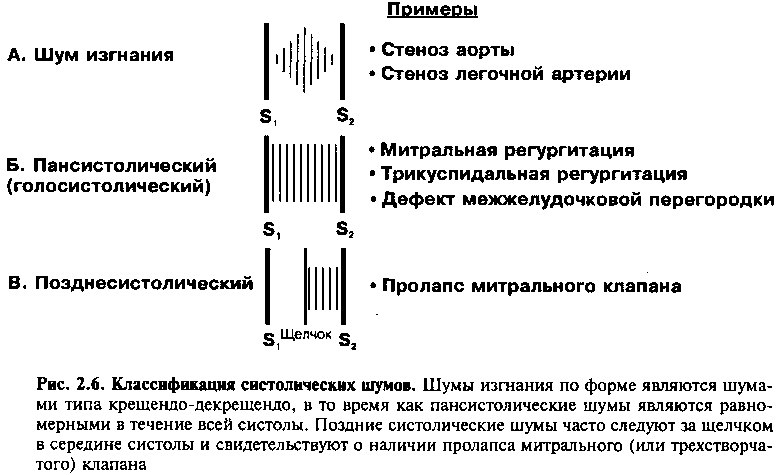
Систолические шумы подразделяются на шумы изгнания, пансистолические и поздние систолические шумы (рис. 2.6).
Систолический шум изгнания типичен для стеноза аортального клапана или клапана легочной артерии. Он начинается после первого сердечного тона, и прекращается перед или во время S2, в зависимости от тяжести стеноза и от того, какой клапан поражен — аортальный или клапан легочной артерии. Шум имеет характер крещендо-декрещендо (его интенсивность сначала растет, а затем падает).
Шум изгнания при аортальном стенозе возникает во время систолы после Sb от которого он отделен короткой паузой (рис. 2.7). Эта пауза соответствует периоду изометрического сокращения левого желудочка (с момента закрытия митрального клапана до момента открытия аортального). По мере роста давления в левом желудочке скорость кровотока через аортальный клапан возрастает, и интенсивность шума увеличивается (крещендо). Затем, при расслаблении желудочка, скорость кровотока уменьшается и, соответственно, снижается интенсивность шума (декрещендо), который заканчивается перед аортальным компонентом S2. Этому шуму может предшествовать тон изгнания, особенно при умеренном аортальном стенозе.
Интенсивность шума не совсем коррелирует со степенью тяжести аортального стеноза, но другие его характеристики обладают таким свойством. Например, чем тяжелее стеноз, тем больше время прохождения тока крови через клапан, и тем дальше пик шума от St (рис. 2.8). На рисунке также показано, что с увеличением степени тяжести стеноза аортальный компонент S2 затухает, что связано с ограничением подвижности створок клапана.
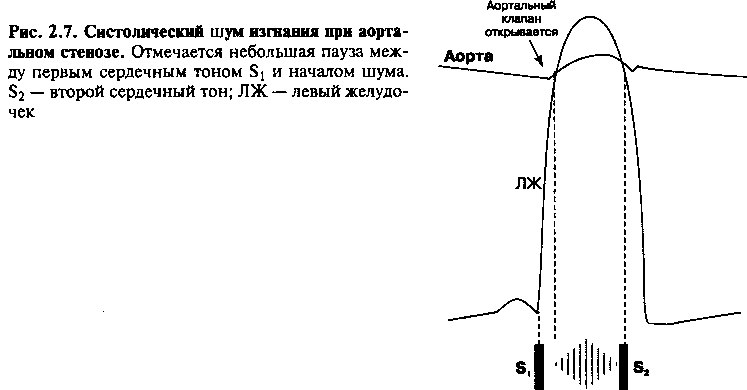
Высокая частота шума при аортальном стенозе свидетельствует о значительном градиенте давления через клапан. Этот шум лучше всего слышен в точке аортального клапана, во втором и третьем межреберьях справа от грудины. Он обычно проводится в область шеи (по ходу турбулентного тока крови), но часто может выслушиваться и в других областях, включая, например, область верхушки сердца.

Когда систолический шум выброса вызван стенозом легочной артерии, то он тоже начинается после Sj и предшествует щелчку выброса, но может продолжаться и после А2. При выраженном стенозе значительно удлиняется период изгнания крови из правого желудочка; это увеличивает продолжительность шума, который будет длиться и после А2 и закончится только ко времени закрытия легочного клапана (Р2). Максимум шума при стенозе легочной артерии обычно выслушивают во втором—третьем межреберьях слева от грудины. Этот вид шума не проводится далеко, как это бывает при аортальном стенозе, но иногда он проводится в область шеи или левого плеча.
У молодых людей нередко отмечают невинные систолические шумы изгнания, которые обусловлены ускоренным кровотоком через аортальный и легочный клапаны. Этот тип шума обычно исчезает, когда пациент садится.
Пансистолические (или голосистолические) шумы часто вызваны обратным током крови при недостаточности митрального или трехстворчатого клапанов или кровотоком через дефект межжелудочковой перегородки (ДМЖП) (рис. 2.6). Эти шумы характеризуются одинаковой громкостью в течение всей систолы. При митральной и трехстворчатой регургитации, как только давление в желудочке превосходит давление в предсердии (т. е. когда возникает S0, начинается обратный ток крови через измененный клапан. Таким образом, между Sj и моментом начала пансистолического шума пауза отсутствует, в отличие от систолических шумов изгнания, рассмотренных ранее. При ДМЖП пауза между Sj и началом систолического шума также отсутствует, из-за того что систолическое давление в левом желудочке превышает систолическое давление в правом желудочке сразу после начала сокращения желудочков (и вызывает ток крови через ДМЖП).
Пансистолический шум при выраженной митральной регургитации продолжается и перекрывает звук закрытия клапанов аорты, потому что к моменту закрытия клапана аорты давление в левом желудочке остается более высоким по сравнению с давлением в предсердии. Шум лучше всего выслушивается у верхушки сердца, он высокий, «дующий», часто проводится в левую подмышечную область; его интенсивность не меняется при дыхании.
Шум трикуспидальной регургитации лучше всего выслушивается слева у мечевидного отростка. Он обычно проводится в правую сторону грудины, высокий, «дующий» Интенсивность шума увеличивается на вдохе, так как при вдохе отрицательное внутригрудное давление увеличивает приток венозной крови к сердцу. Это приводит к росту ударного объема правого желудочка, увеличивая объем регургитации.
Шум ДМЖП лучше всего слышен в четвертом—шестом межреберье слева от грудины; он высокочастотный и может сочетаться с систолическим дрожанием. Интенсивность шума не увеличивается при вдохе, он не проводится в подмышечную область, что позволяет отличить его от шумов митральной и трикуспидальной регургитации. Стоит заметить, что, чем меньше ДМЖП, тем выше турбулентность тока крови между левым и правым желудочками и тем громче шум. Шумы при небольших ДМЖП относятся к наиболее громким шумам.
Поздние систолические шумы начинаются в середине и конце систолы и продолжаются до А2. Они чаще всего отражают митральную регургитацию, обусловленную прогибанием створок клапана в левое предсердие во время сокращения желудочка (рис. 2.6). Этот шум обычно предшествует мезосистолическому щелчку и будет описан далее в главе 8.
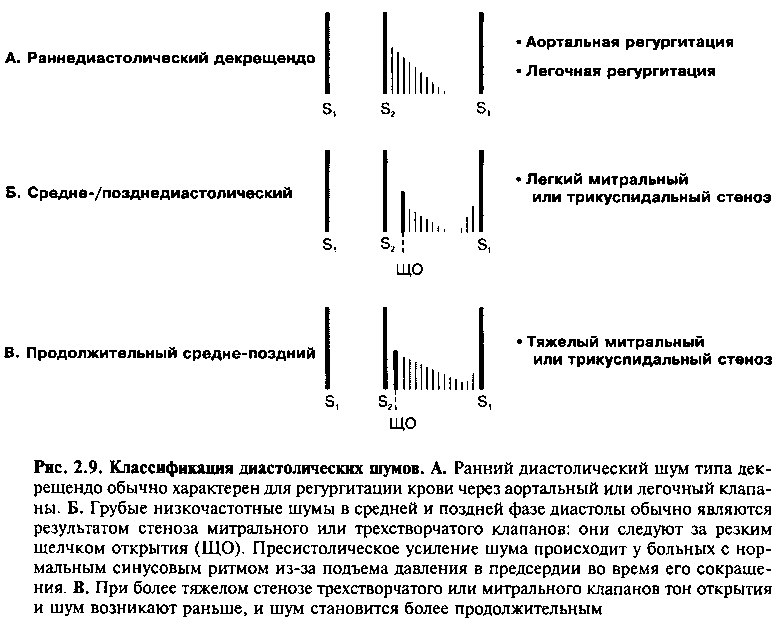
Диастолические шумы
Диастолические шумы подразделяются на раннедиастолические шумы декрещендо и средне- и позднедиастолические рокочущие шумы (рис. 2.9). Раннедиастолические шумы обусловлены регургитацией на аортальном клапане или клапане легочной артерии, при этом недостаточность аортального клапана встречается у взрослых гораздо раньше. При аортальной регургитации начало шума совпадает с А2, шум имеет форму декрещендо и заканчивается до начала следующего SP Быстрое расслабление левого желудочка сразу приводит к возникновению высокого градиента между аортой и левым желудочком; поэтому шум обладает максимальной ин-
тенсивностью в самом начале. Затем, при снижении как аортального диастолического давления, так и градиента давления между двумя камерами, интенсивность шума снижается. Шум аортальной регургитации высокочастотный, выслушивается с помощью стетоскопа с мембраной вдоль левой границы грудины, в положении сидя с наклоном вперед.
Регургитация крови через легочную артерию у взрослых обычно вызывается легочной гипертензией; шум регургитации имеет характер раннедиастолического декрещендо. Он лучше всего прослушивается в точке клапана легочной артерии, его интенсивность может увеличиваться на вдохе.
Срединно- и позднедиастолические шумы являются либо результатом турбулентного тока крови через стенозированный митральный или трехстворчатый клапан, или, что менее вероятно, их происхождение связано с простым увеличением тока крови через нормальный митральный или трехстворчатый клапан (рис. 2.9). При стенозе шум начинается после S2, ему предшествует тон открытия. Форма этого шума является уникальной. В фазу ранней диастолы, после тона открытия, шум достигает пика громкости, потому что градиент давления между предсердием и желудочком • максимален. Затем интенсивность шума уменьшается или спадает до минимума во время диастолы, по мере падения градиента давления через клапан. Степень ослабления шума зависит от выраженности стеноза; при тяжелом стенозе шум будет более продолжительным, при умеренном стенозе шум затихнет в середине или в конце диастолы. И при тяжелом, и при легком стенозе шум набирает интенсивность в конце диастолы (у пациентов с нормальным синусовым ритмом), когда сокращение предсердия ускоряет ток крови через клапан (рис. 2.9). Шум митрального стеноза глухой, он лучше всего слышен с помощью конусовидного стетоскопа у верхушки сердца, в положении лежа на левом боку. Не так часто встречающийся шум стеноза трехстворчатого клапана лучше всего слышен у мечевидного отростка.
Увеличение скорости кровотока, например при лихорадке, анемии, гипертиреозе или физических упражнениях, вызывает ускорение тока крови через нормальные митральный и трехстворчатый клапаны и может становиться причиной диастолического шума. При митральной регургитации или ДМЖП характерные систолические шумы могут сопровождаться диастолическим шумом за счет увеличенного тока крови через митральный клапан. Аналогично, дополнительный мягкий диастолический шум над трехстворчатым клапаном можно иногда обнаружить у больных с недостаточностью трехстворчатого клапана или дефектом межпредсердной перегородки (см. главу 16).
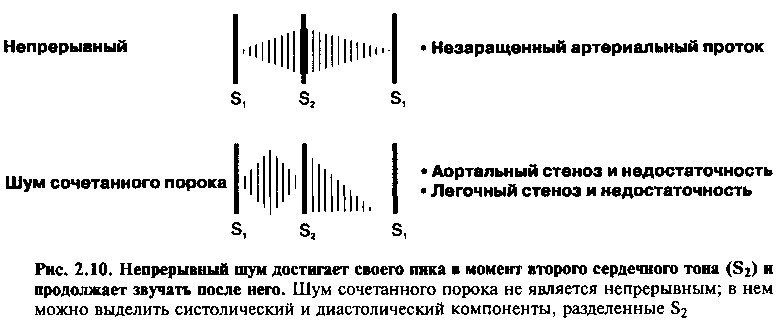
Непрерывные (постоянные) шумы
Непрерывные шумы слышны во время всего сердечного цикла, без заметного промежутка между систолой и диастолой. Причиной таких шумов служит постоянный градиент давления между двумя структурами, как во время систолы, так и в диастоле. Примером может являться шум при открытом артериальном протоке, когда существует аномальное сообщение между аортой и легочной артерией (см. главу 16). Во время систолы кровь течет из восходящей части дуги аорты, где уровень давления высокий, через проток в легочную артерию, где давление ниже. Во время диастолы давление в аорте остается более высоким, чем в легочной артерии, и кровь продолжает течь через проток. Этот шум начинается в раннюю фазу систолы, нарастает, достигая своего максимума перед S2, и далее спадает до St (рис. 2.10). Максимальная интенсивность шума достигается в момент возникновения S2, потому что именно в этот момент градиент давления между аортой и легочной артерией максимален.
Шум сочетанного порока сердца, например, стеноза и недостаточности аортального клапана можно принять за непрерывный шум (рис. 2.10). Во время систолы выслушивается шум изгнания ромбовидной формы, а во время диастолы — шум типа декрещендо. Тем не менее, такой шум не накладывается на S2, т. к. имеет отдельные систолический и диастолический компоненты.
ВЫВОДЫ
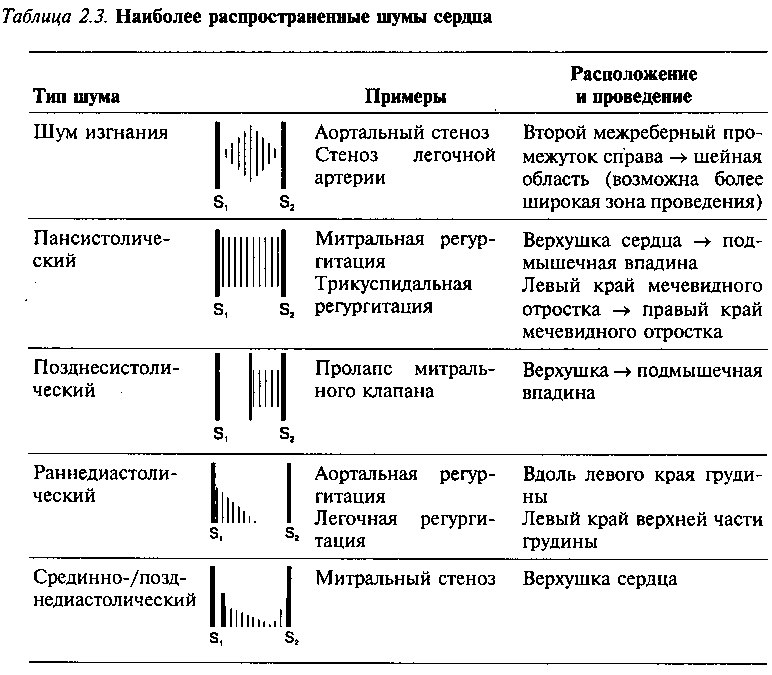
Аномальные сердечные тоны и шумы являются обычным явлением при приобретенных и врожденных болезнях сердца. Хотя может показаться сложным запомнить даже основные положения, представленные в этой главе, данная задача окажется не такой трудной в дальнейшем, по мере изучения патофизиологии этих состояний и накопления практического опыта. В настоящее время достаточно иметь эту книгу и обращаться к ней по мере надобности. Таблицы 2.2 и 2.3, а также рис. 2.11 подводят итоги этой главы, останавливаясь на особенностях наиболее часто встречаемых сердечных тонов и шумов.


СПИСОК СОКРАЩЕНИЙ
S! — первый сердечный тон
52 — второй сердечный тон
53 — третий сердечный тон
54 — четвертый сердечный тон
А2 — аортальный компонент
Р2 — легочный компонент
МК — митральный клапан
ТК — трехстворчатый клапан
ЛП — левое предсердие ЛЖ — левый желудочек БПНПГ — блокада правой ножки пучка Гиса БЛНПГ — блокада левой ножки пучка Гиса ДМПП — дефект межпредсердной перегородки ДМЖП — дефект межжелудочковой перегородки
ТО — тон открытия ТИ — тон изгнания