Диагностика и лечение артериальной гипертензии у беременных
Введение
Артериальная гипертензия (АГ) в настоящее время является одной из наиболее распространенных форм патологии у беременных. В России АГ встречается у 5-30% беременных, и на протяжении последних десятилетий отмечается тенденция к увеличению этого показателя.
По данным ВОЗ в структуре материнской смертности доля гипертензивного синдрома составляет 20-30% ежегодно во всем мире более 50 000 женщин погибает в период беременности из-за осложнений, связанных с АГ.
Отдаленный прогноз женщин, имевших АГ в период беременности, характеризуется повышенной частотой развития ожирения, сахарного диабета, сердечно-сосудистых заболеваний. Дети этих женщин подвержены развитию различных метаболических и гормональных нарушений, сердечно-сосудистой патологии. Вместе с тем проведенный клинический анализ случаев материнской смертности и тяжелых осложнений, связанных с АГ в период беременности, даже в развитых странах выявляет несоответствие действующим стандартам медицинской помощи в 46-62% случаев.
Определение
Артериальная гипертензия - это состояние, характеризирующееся повышенным уровнем артериального давления (АД) при «гипертонической болезни» и «симптоматических артериальных гипертензиях». Повышенным уровнем, при измерении АД медицинскими работниками, считаются значения систолического АД > 140 мм рт.ст. и/или диастолического АД > 90 мм рт.ст., при самостоятельном измерении пациентом дома - АД ≥ 135/85 мм рт.ст. О наличии АГ при проведении суточного мониторирования АД (СМАД) свидетельствует среднесуточное АД ≥ 130/80 мм рт.ст.
Критерием АГ у беременных являются уровни систолического АД > 140 мм рт.ст. и/или диастолического АД > 90 мм рт.ст.
Необходимо подтвердить повышение уровня АД, как минимум, двумя измерениями с интервалом не менее четырех часов.
Ранее АГ у беременных диагностировалась также и при повышении уровня систолического АД на 30 мм рт. ст. и/или диастолического АД на 15 мм рт. ст. по сравнению с данными, регистрировавшимися исходно (в первой половине беременности). В настоящее время этот критерий диагностики исключен из всех международных рекомендаций, так как в ряде клинических исследований не было отмечено возрастания числа неблагоприятных исходов у женщин этой группы.
Классификация
Гипертензивные состояния при беременности представлены двумя группами:
Все гипертензивные состояния, диагностированные у женщины до беременности или до 20-ой недели ее развития, объединяются понятием "хроническая АГ". Индуцированная беременностью гестационная АГ манифестирует после 20-ой недели. В некоторых случаях, при прогрессировании патологического процесса, гестационная АГ трансформируется в наиболее тяжелые формы – преэклампсию (АГ и протеинурия) и эклампсию (присоединение судорог). Преэклампсия/эклампсия могут также осложнить течение беременности и у женщин с хронической АГ.
Таким образом, выделяют четыре основных формы АГ беременных: хроническую АГ, гестационную АГ, преэклампсию/эклампсию и преэклампсию/эклампсию, развившуюся на фоне хронической АГ.
Классификация АГ в период беременности
Данная классификация принята в большинстве стран мира.
Среди беременных с АГ хроническая АГ выявляется примерно у 30%, гестационная АГ и преэклампсия/эклампсия - у 70% пациенток. Распространенность хронической АГ среди молодых женщин не велика, однако значительно возрастает по мере увеличения возраста пациенток. Среди беременных в возрасте 18-29 лет хроническая АГ наблюдается у 0,6-2% женщин, а в возрасте 30-39 лет - у 6-22,3%. ГБ диагностируется более чем у 90-95% больных с синдромом повышения АД. Только в 5-10% случаев удается установить причину повышения уровня АД, часто устраняемую, т.е. АГ носит вторичный, симптоматический, характер.
Хроническая АГ значительно осложняет течение беременности. По данным различных авторов преэклампсия (ПЭ) развивается у 22 - 75% женщин с хронической АГ. Даже небольшое повышение АД, существовавшее до беременности, увеличивает риск развития ПЭ в 2 раза. Гестационная АГ трансформируется в ПЭ в 50% случаев.
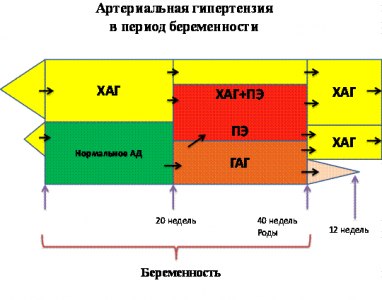
Хроническая АГ – это АГ, диагностированная до наступления беременности или до 20 недели ее развития. АГ, возникшая после 20 недели гестации, но не исчезнувшая после родов в течение 12 недель, также классифицируется как хроническая АГ, но уже ретроспективно. В этой ситуации после родов необходимо уточнение генеза АГ (гипертоническая болезнь или симптоматическая гипертензия).
Итак, хроническая АГ – это гипертоническая болезнь (ГБ) или вторичные (симптоматические) гипертензии. Известно, что ГБ - хронически протекающее заболевание, основным и обязательным проявлением которого является синдром АГ, не связанный с наличием других заболеваний или патологических процессов, для которых также характерно повышение уровня АД.
Наиболее частой причиной вторичной АГ являются заболевания почек. Вазоренальная или реноваскулярная АГ – вторая по распространенности причина симптоматической АГ, при которой выявляется одно- или двустороннее поражение почечных артерий. У пациенток молодого возраста вазоренальная АГ развиваться может в результате фибромышечной дисплазии, неспецифического аортоартериита, других системных заболеваний соединительной ткани, а также аномалий развития почечных артерий, патологической подвижности почек и таких редких причин, как аневризма почечной артерии, образование, сдавливающее почку, травма. Вероятность атеросклеротического поражения почечных артерий у молодых женщин невелика. Встречаются вторичные АГ на фоне эндокринных заболеваний: феохромацитомы, первичного альдостеронизма (синдрома Конна), синдрома и болезни Иценко-Кушинга. Коарктация аорты также может быть причиной повышения АД. Лекарственная форма АГ развивается при длительном применении стероидных и нестероидных противовоспалительных препаратов, гормональных противозачаточных средств, симпатомиметиков, кокаина, эритропоэтина, циклоспорина, лакрицы.
Вне беременности и на этапе ее планирования необходимо классифицировать хроническую АГ в соответствии с принципами, которые используются для лиц старше 18 лет, в том числе для женщин вне периода беременности.
Если значения уровней систолического АД (САД) и диастолического АД (ДАД) попадают в разные категории, то диагностируется более высокая степень АГ. Степень АГ может быть установлена в случае впервые диагностированной АГ и у пациенток, не принимающих антигипертензивные препараты.
Факторы, влияющие на прогноз развития сердечно-сосудистых осложнений, подробно изучены, в последние годы дополнены рядом существенных новых позиций и представлены в Российских рекомендациях по диагностике и лечению АГ, 2008.
В соответствии с группой риска определяется тактика лечения пациентов (стартовая терапия, определение целевого уровня АД, необходимость назначения комбинированной терапии, потребность в статинах и других препаратах). Эта система стратификации риска разработана на основании результатов Фремингемского исследования, достаточно проста и удобна в использовании.
В период беременности у пациенток с хронической АГ адекватно оценить степень АГ не удается, т.к. в I и II триместрах обычно отмечается физиологическое снижение уровня АД. При отсутствии достоверных данных обследования пациентки до беременности, на основании которых можно было бы определить степень АГ, о тяжести течения заболевания следует судить по выраженности органных нарушений: гипертрофии миокарда левого желудочка сердца, утолщении стенки артерий, повышении уровня креатинина, наличии микроальбуминурии и т.д.
Классификация степеней повышения уровня АД у беременных, рекомендованная в настоящее время к применению во многих странах мира, отличается от градаций уровня АД для женщин вне периода беременности.
Выделение двух степеней АГ, умеренной и тяжелой, при беременности имеет принципиальное значение для оценки прогноза, выбора тактики ведения пациенток - лечения и родовспоможения.
Тяжелая АГ беременных диагностируется при уровне САД ≥ 160 мм рт.ст. и/или ДАД ≥ 110 мм рт.ст. и ассоциируется с высоким риском развития инсульта.
Инсульты у женщин одинаково часто развиваются как во время родов, так и в раннем послеродовом периоде, и в 90% случаев являются геморрагическими, ишемические инсульты встречаются крайне редко. Повышение САД имеет большее, в сравнении с ДАД, значение в развитии инсульта. Отмечено, что у тех женщин, у которых в период беременности, родов или вскоре после родоразрешения развился инсульт, в 100% случаев значения САД составляли 155 мм рт.ст. и выше, в 95,8% случаев - 160 мм рт.ст. и выше. Повышение ДАД до 110 мм рт.ст. и выше наблюдалось только у 12,5% пациенток, перенесших инсульт. Материнская смертность при инсульте достигает 53%.
Гестационная АГ - повышение уровня АД, впервые зафиксированное после 20 недели беременности и не сопровождающееся протеинурией. Диагноз гестационной АГ ставится лишь на период беременности. В том случае, если через 12 недель после родов АГ сохраняется, диагноз гестационной АГ меняется на диагноз хронической АГ и уточняется, после дополнительного обследования, в соответствии с общепринятой классификацией АГ.
Продолжительность рекомендуемого периода наблюдения после родов за пациенткой с АГ беременных, необходимого для уточнения диагноза, в различных документах варьирует. В большинстве рекомендаций для уточнения формы АГ и представления о дальнейшем прогнозе предлагается наблюдение как минимум в течение 12 недель после родов.
Преэклампсия - специфичный для беременности синдром, который возникает после 20-й недели гестации, определяется по наличию АГ и протеинурии (больше 300 мг белка в суточной моче). Тяжелая ПЭ сопровождается полиорганной недостаточностью (олигурией, увеличением креатинина; тромбоцитопенией, гемолизом; повышением АсАТ, АлАТ, болью в эпигастрии, правом подреберье; неврологической симптоматикой; задержкой роста плода). Встречается у 3-14% беременных. Развивается вследствие патологии сосудов, кровоснабжающих плаценту, что приводит к нарушению ее перфузии и высвобождению факторов, вызывающих распространенную дисфункцию эндотелия сосудов. АГ и протеинурия являются ведущими клиническими симптомами ПЭ.
Наличие отеков не является диагностическим критерием ПЭ. При физиологически протекающей беременности частота отеков достигает 60%.
Существует множество факторов, повышающих риск развития ПЭ:
Выделяют умеренно выраженную и тяжелую ПЭ. Целесообразность выделения этих двух вариантов течения ПЭ определяется тактикой ведения беременных:
В большинстве случаев умеренно выраженная ПЭ протекает для пациентки малозаметно, однако могут беспокоить головная боль, нарушения зрения, тошнота, рвота, общее недомогание, отеки лица и рук. При прогрессировании патологического процесса развиваются признаки полиорганных нарушений. Два ведущих симптома наиболее характерны для тяжелой ПЭ: повышение уровня АД > 160/110 мм рт.ст. и протеинурия > 5г/сут.
В основе формирования ПЭ лежат сложные полиорганные нарушения, развивающиеся и у матери, и у плода, которые при прогрессировании могут трансформироваться в критические осложнения: эклампсия; острый жировой гепатоз; HELLP-синдром; острая почечная недостаточность; отек легких; отек, кровоизлияние и отслойка сетчатки; инсульт; отслойка плаценты; антенатальная смерть плода.
Эклампсию диагностируют в случае возникновения у женщин с ПЭ судорог, которые не могут быть объяснены другими причинами.
Об угрозе развития эклампсии свидетельствуют появление неврологической симптоматики, нарастание головной боли, нарушения зрения, боли в эпигастрии и в правом подреберье, периодически наступающий цианоз лица, парестезии нижних конечностей, боли в животе и нижних конечностях без четкой локализации. Могут определяться небольшие фибрилляции мышц, преимущественно лицевой группы, одышка, возбужденное состояние или, наоборот, сонливость. Возможны затрудненное носовое дыхание, покашливание, сухой кашель, слюнотечение, боли за грудиной.
ПЭ на фоне хронической АГ диагностируется у беременных с хронической АГ в случаях:
- АГ, существовавшая до беременности,
- АГ, развившаяся непосредственно в связи с гестационным процессом.
- 1. Хроническая АГ
- Гипертоническая болезнь
- Вторичная (симптоматическая) АГ
- 2. Гестационная АГ
- 3. Преэклампсия/эклампсия
- 4. Преэклампсия/эклампсия на фоне хронической АГ
Категории АД | САД мм рт.ст. | ДАД мм рт.ст. | |
|---|---|---|---|
Оптимальное АД | < 120 | и | < 80 |
Нормальное АД | 120 - 129 | и/или | 80 - 84 |
Высокое нормальное АД | 130 - 139 | и/или | 85 - 89 |
АГ 1 степени | 140 - 159 | и/или | 90 - 99 |
АГ 2 степени | 160 - 179 | и/или | 100 - 109 |
АГ 3 степени | ≥ 180 | и/или | ≥ 110 |
Стадии гипертонической болезни | |
|---|---|
ГБ I стадии | отсутствие ПОМ |
ГБ II стадии | поражение одного или нескольких органов-мишеней |
ГБ III стадии | наличие АКС |
Факторы риска | Поражение органов-мишеней | |
| ГЛЖ
|
|
Сосуды
| ||
Почки
|
| |
Сахарный диабет | Ассоциированные клинические состояния |
|
| ЦВБ
|
|
Метаболический синдром | Заболевания сердца
|
|
Основной критерий:
Дополнительные критерии:
Сочетание основного и 2 из дополнительных критериев указывает на наличие метаболического синдрома | ||
Заболевания почек
|
| |
Заболевания периферических артерий
|
| |
Гипертоническая ретинопатия
|
|
Категории АД | САД мм рт.ст. | ДАД мм рт.ст. | |
|---|---|---|---|
Нормальное АД | < 140 | и | < 90 |
Умеренная АГ | 140 - 159 | и/или | 90 - 109 |
Тяжелая АГ | ≥ 160 | и/или | ≥ 110 |
- социально-демографические факторы, в частности, крайние периоды репродуктивного возраста, низкий уровень социально-экономического статуса, принадлежность к некоторым этническим группам (например, к негроидной расе)
- генетическая предрасположенность к развитию ПЭ
- особенности течения беременности - многоплодная беременность, первая беременность, ПЭ в период предыдущих беременностей,
- заболевания матери – ожирение, хроническая патология почек, хроническая АГ, сахарный диабет, тромбофилии.
Фактор риска | Относительный риск |
|---|---|
Хронические заболевания почек | 20 |
Хроническая АГ | 10 |
АГ в период беременности у родственниц первой степени родства | 5 |
Беременность двойней | 4 |
Частые повторные беременности | 3 |
Возраст матери старше 40 лет | 3 |
Избыточная масса тела (ИМТ>25 кг/м2) | 2,7 |
Сахарный диабет | 2 |
- При умеренно выраженной ПЭ необходима госпитализация и тщательный мониторинг состояния беременной, но при этом возможно пролонгирование беременности.
- При тяжелой ПЭ необходимо решение вопроса о родоразрешении немедленно после стабилизации состояния матери.
Показатель | Умеренная | Тяжелая |
|---|---|---|
АГ | ≥ 140/90 мм рт.ст. | > 160/110 мм рт.ст. |
Протеинурия | > 0,3 но < 5 г/сут. | > 5г/сут. |
Креатинин | норма | > 90 мкмоль/л |
Олигурия | отсутствует | <500 мл/сут. |
Нарушение функции печени | отсутствует | повышение АлАТ, АсАТ |
Тромбоциты | норма | <100х103/л |
Гемолиз | отсутствует | + |
Неврологические симптомы | отсутствуют | + |
Задержка роста плода | -/+ | + |
- появления после 20 недель гестации впервые протеинурии (0,3 г белка и более в суточной моче) или заметного увеличения ранее имевшейся протеинурии;
- резкого повышения уровня АД у тех женщин, у которых до 20 недели беременности АГ легко контролировалось;
- появления признаков полиорганной недостаточности (олигурии, увеличения креатинина, тромбоцитопении, гемолиза, повышения АсАТ, АлАТ).
Примеры формулировки диагноза
- Беременность 11 недель. Хроническая АГ. АГ умеренная (у пациентки, ранее не обследованной, при САД 140 – 159 мм рт.ст. и/или ДАД 90 – 109 мм рт.ст.).
- Беременность 12 недель. Хроническая АГ. Гипертоническая болезнь II стадия. АГ умеренная (у пациентки с установленным до беременности диагнозом при САД 140 – 159 мм рт.ст. и/или ДАД 90 – 109 мм рт.ст., ГЛЖ).
- Беременность 15 недель. Хроническая АГ. Реноваскулярная АГ. АГ тяжелая (у пациентки с диагностированной до беременности или на ранних ее сроках реноваскулярной вторичной АГ при уровне АД > 160/110 мм рт.ст.).
- Беременность 22 недели. Гестационная АГ, умеренная (у беременной с впервые развившейся АГ после 20 недель гестации при уровне АД 140-159/90-109 мм рт.ст.).
- Беременность 34 недели. Преэклампсия, умеренно выраженная (у пациентки с ранее неосложненным течением беременности при появлении АГ с уровнем АД не выше 160/110 мм рт.ст. и протеинурией не более 5г/сут.).
- Беременность 35 недель. Преэклампсия на фоне хронической АГ (гипертонической болезни I стадии), умеренно выраженная (у пациентки с ранее установленным диагнозом гипертонической болезни Iст. при АД не выше 160/110 мм рт.ст. с впервые развившейся протеинурией не более 5г/сут).
- Беременность 26 недель. Преэклампсия, тяжелая. Отек легких. HELLP – синдром. Синдром задержки роста плода (у пациентки с впервые развившейся АГ после 20 недель беременности, уровень АД и протеинурии в данном случае могут варьировать, клиническими признаками отека легких, лабораторными проявлениями HELLP – синдрома и ультразвуковыми критериями синдрома задержки роста плода).